Artykuł został zaktualizowany 10.02.2025 r.
Spis treści
- Czym jest zaparcie?
- Skala bristolska – narzędzie pomocne w ocenie prawidłowości wypróżnień
- Zaparcie – jak sobie radzić? Dlaczego należy unikać leków przeczyszczających o działaniu drażniącym?
- Profilaktyka zaparć czynnościowych
- Inne przyczyny zaparć
Czym jest zaparcie?
Zaparcie jest objawem, który jest najczęściej rozumiany jako rzadkie oddawanie stolca. Może również łączyć się ze zwiększoną potrzebą parcia na stolec, poczuciem niepełnego wypróżnienia, zmniejszoną objętością lub masą stolca, problemem w zapoczątkowaniu defekacji (oddawaniu stolca).
Częstotliwość defekacji jest przedmiotem nieporozumień. Wiele osób sądzi, iż wypróżnienie musi występować co najmniej raz dziennie, dlatego nadużywają środków przeczyszczających. Tymczasem dla większości ludzi normą jest oddawanie stolca od trzech razy w ciągu dnia do trzech razy na tydzień. Tym samym zaparcie możemy rozpoznać, jeśli częstość wypróżnień jest rzadsza niż trzy razy w tygodniu, czyli ≤2 na tydzień. Zaparcie ciężkie występuje, gdy liczba wypróżnień wynosi ≤2 miesięcznie.
Przyczyną zaparcia może być choroba organiczna lub zaburzenia czynnościowe. Zaparcie czynnościowe, czyli stan, w którym u pacjenta mającego problemy z wypróżnieniem nie stwierdza się żadnej choroby organicznej, jest najczęstszym źródłem problemu – 90% zaparć wywołana jest przyczynami czynnościowymi.
Przyczyny zaparć czynnościowych:
- dieta – najważniejszym czynnikiem odpowiadającym za prawidłowe wypróżnianie jest dieta z odpowiednią ilością błonnika i płynów. Przeciętny Polak zjada 12-15 g błonnika dziennie, tymczasem wartości zalecane dla prawidłowej funkcji jelit to 25-30 g dziennie i 1,5-2 l płynów dziennie;
- brak aktywności fizycznej – siedzący tryb życia sprzyja powstawaniu zaparć, regularne ćwiczenia również warunkują prawidłowe funkcje jelit;
- stres, zmiana rytmu dobowego, hamowanie potrzeby wypróżnienia.
Zbyt małe spożycie błonnika i brak aktywności fizycznej przyczyniają się do zwolnienia motoryki jelit i wydłużenia pasażu jelitowego. Są to bardzo dobre warunki do zwiększenia ilości wchłanianej zwrotnie wody i tworzenia twardych, trudnych do wydalenia mas kałowych. W warunkach fizjologicznych rozciąganie ścian jelit i odbytnicy przez masy kałowe jest czynnikiem wywołującym parcie. Jeśli pacjent wstrzymuje odruch wypróżnienia (np. w podróży), następuje zmniejszenie wrażliwości na ten bodziec i wypróżnienie jest jeszcze trudniejsze. Wstrzymywanie defekacji przez dłuższy czas utrwala taki nieprawidłowy wzorzec.
Na zaparcia czynnościowe częściej cierpią kobiety i osoby po 65 r.ż., chociaż z powodu siedzącego trybu życia oraz nieprawidłowej diety, jest to objaw bardzo powszechny i występuje w każdym wieku.

Skala bristolska – narzędzie pomocne w ocenie prawidłowości wypróżnień
Wygląd i konsystencja kału jest ważną wskazówką diagnostyczną. Dlatego w roku 1997 została stworzona tzw. bristolska skala uformowania stolca, będąca naukową klasyfikacją ułatwiającą ocenę prawidłowości wypróżnień, czasu pasażu przez przewód pokarmowy, a w efekcie diagnostykę zaburzeń czynnościowych. Skala jest używana przez lekarzy, ale – dzięki użyciu dostępnego języka – jest pomocna również w kontakcie z pacjentami.
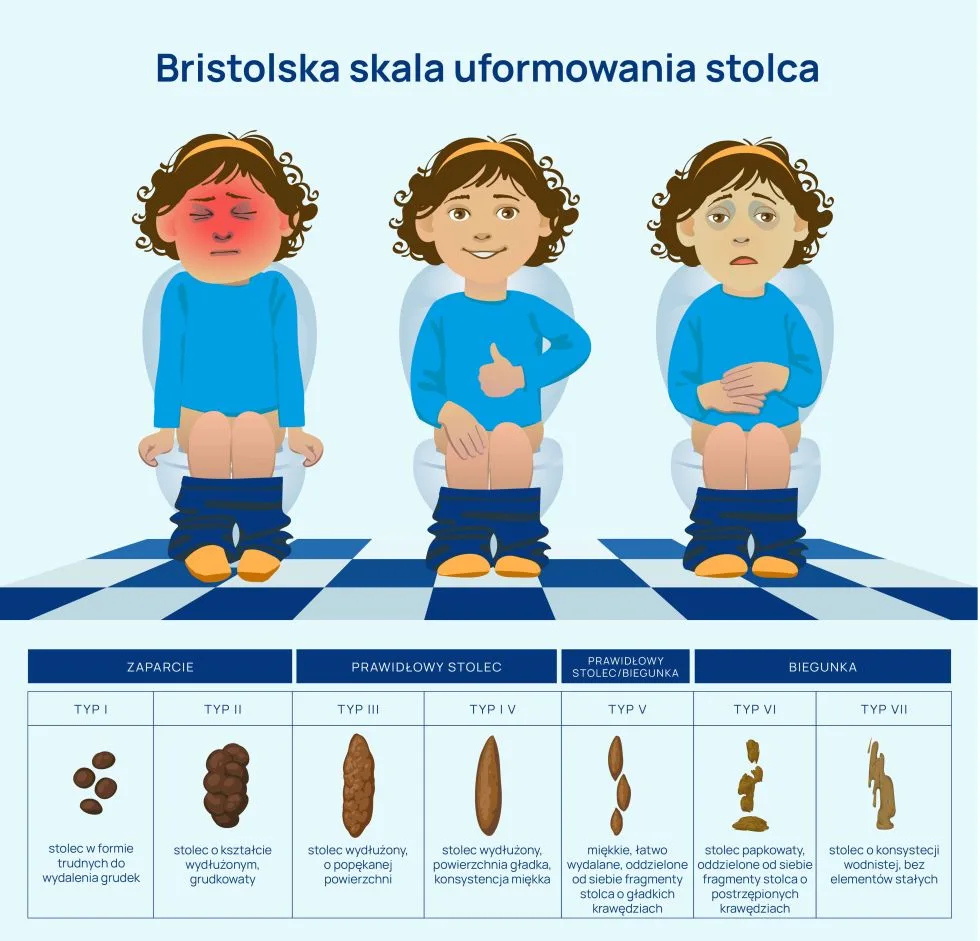
Zaparcie
Typ I – stolec w formie trudnych do wydalenia grudek
Typ II – stolec o kształcie wydłużonym, grudkowaty
Prawidłowy stolec
Typ III – stolec wydłużony, o popękanej powierzchni
Typ IV – stolec wydłużony, powierzchnia gładka, konsystencja miękka
Prawidłowy stolec/biegunka
Typ V – miękkie, łatwo wydalane, oddzielone od siebie fragmenty stolca o gładkich krawędziach
Biegunka
Typ VI – stolec papkowaty, oddzielone od siebie fragmenty stolca o postrzępionych krawędziach
Typ VII – stolec o konsystencji wodnistej, bez elementów stałych
Zaparcie – jak sobie radzić? Dlaczego należy unikać leków przeczyszczających o działaniu drażniącym?
W przypadku wystąpienia zaparcia zazwyczaj pierwszą myślą pacjenta, a często również lekarza, jest zażycie leków przeczyszczających. Również farmaceuta w aptece takie leki często poleca jako działanie pierwszego rzutu. Nie jest to jednak postępowanie optymalne, może być szkodliwe dla pacjenta. Szeroko stosowane środki – kora kruszyny, korzeń lukrecji, korzeń rzewienia, aloes, olej rycynowy, bisakodyl, czopki glicerynowe – często postrzegane jako nieszkodliwe środki ziołowe, mają działanie drażniące, zwiększają wydalanie wody i elektrolitów z organizmu i wzmagają perystaltykę jelit. Ich długotrwałe stosowanie prowadzi do atonii jelit, czyli zjawiska polegającego na utracie zdolności mięśniówki gładkiej przewodu pokarmowego do prawidłowego skurczu. Efektem takiego działania może być niedrożność jelit.
Lekiem pierwszego wyboru w przypadku zaparć powinien być glikol polietylenowy (PEG), lek z grupy makrogoli. Są to polimery tlenku etylenu, które wiążą wodę i nie wchłaniają się w przewodzie pokarmowym. Mechanizm działania makrogoli związany jest z ich aktywnością osmotyczną. Powodują napływ wody do jelita, a w efekcie upłynnienie lub rozluźnienie mas kałowych. Glikol polietylenowy cechuje skuteczność i bezpieczeństwo stosowania.
Profilaktyka zaparć czynnościowych
W przypadku zaparć czynnościowych elementem kluczowym jest dieta oraz aktywność fizyczna.
Prawidłowa dieta:
- płyny – woda, kompoty, soki owocowe niesłodzone;
- błonnik – babka płesznik, warzywa, owoce, ciemne pieczywo – zatrzymuje wodę w świetle jelita, formuje masy kałowe, poprzez wypełnienie jelita pobudza perystaltykę. Przeciętna dieta zawiera ok. 10 – 15 g błonnika dziennie, a powinna zawierać 25-30 g;
- suszone śliwki, morele, rodzynki, daktyle, figi, nasiona lnu – zatrzymywanie wody;
- jogurty, kefiry, maślanki.
Podkreślić należy, iż w przypadku błonnika efekt terapeutyczny pojawia się w ciągu kilku dni, lub nawet tygodniu. Dlatego nie należy się zniechęcać, jeśli rezultatu nie będzie od razu. W profilaktyce zaparć zastosowanie znajduje tylko błonnik rozpuszczalny, np. babka płesznik, babka jajowata, arabinogalaktan. Spożywanie błonnika ma sens tylko wówczas, gdy pijemy dostateczną ilość płynów, dlatego lepszym rozwiązaniem jest błonnik w postaci proszku dodawany do wody, niż błonnik w postaci tabletek.

Rekomendowana aktywność fizyczna to umiarkowany ruch, nawet codzienne spacery są profilaktyką zaparć czynnościowych.
>>> Przeczytaj też: Błonnik pokarmowy – co to jest, jakie pełni funkcje? Źródła błonnika w diecie
Inne przyczyny zaparć
Zaparcie jest objawem, który może również wynikać z istnienia przyczyny organicznej lub z powodu zespołu jelita drażliwego. Jak diagnozować ZJD piszemy szerzej TUTAJ.
Pozostałe przyczyny:
- dysbioza – IMO;
- choroby powodujące przewężenia jelit i utrudniające pasaż – uchyłkowatość jelit, nowotwory jelit, nieswoiste choroby zapalne jelit, choroby odbytu, guzy jajnika, guzy macicy;
- choroby obwodowego i ośrodkowego układu nerwowego utrudniające motorykę jelit – stwardnienie rozsiane, choroba Parkinsona, choroba Hirschprunga, neuropatia (np. cukrzycowa);
- endometrioza;
- zaburzenia endokrynologiczne i metaboliczne – cukrzyca, niedoczynność tarczycy, niedoczynność przysadki, nadczynność przytarczyc, hiperkalcemia, hipokaliemia;
- choroby tkanki łącznej – twardzina układowa.

Przyczyną zaparć mogą być również zażywane przewlekle leki:
- niesteroidowe leki przeciwzapalne,
- preparaty żelaza i wapnia,
- przeciwnadciśnieniowe – moczopędne, blokery kanału wapniowego, β-blokery,
- stosowane w chorobie Parkinsona i padaczkach.
Piśmiennictwo
- https://www.mp.pl/interna/image/B16.016_7974.
- Wykład prof. Grażyny Rydzewskiej, XVI Kongres Top Medical Trends 2023, Poznań.