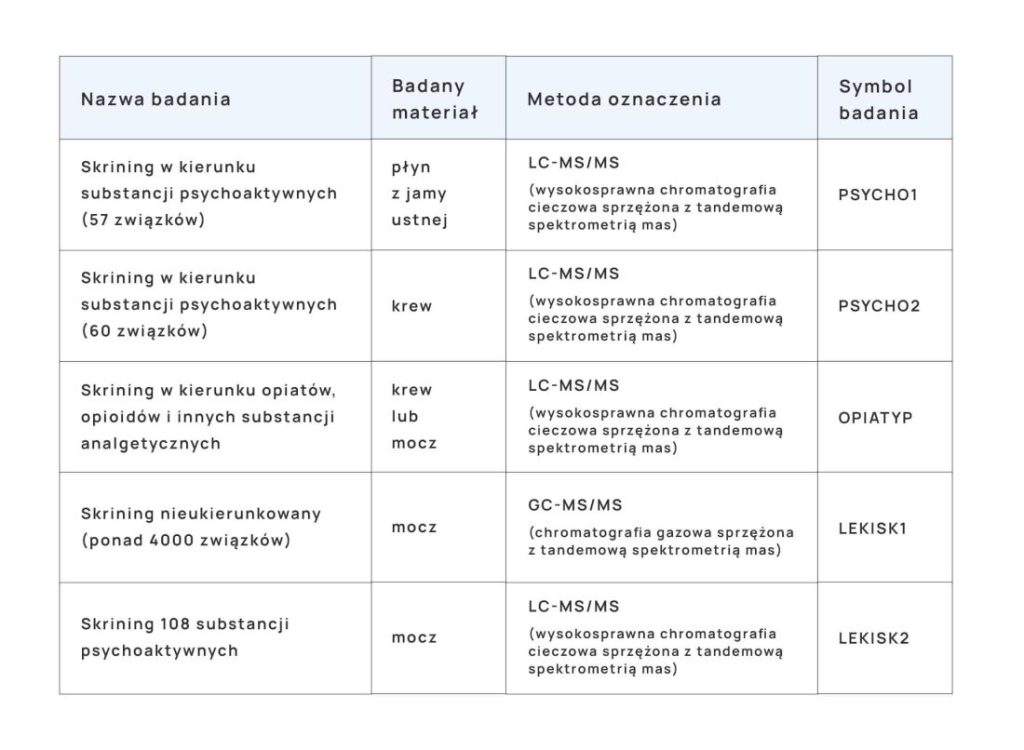
Spis treści:
- Hashimoto – co to za choroba?
- Przyczyny i czynniki ryzyka choroby Hashimoto
- Objawy Hashimoto
- Hashimoto – diagnostyka
- Znaczenie prawidłowego poziomu selenu, jodu i witaminy D w chorobie Hashimoto
- Leczenie Hashimoto
- Choroba Hashimoto – dieta
- Choroba Hashimoto a ciąża
Hashimoto – co to za choroba?
Choroba Hashimoto (autoimmunologiczne zapalenie tarczycy) jest najczęstszą przyczyną niedoczynności tarczycy. Jest to choroba autoimmunizacyjna (choroba z autoagresji), co oznacza, iż układ odpornościowy pacjenta rozpoznaje niektóre własne tkanki (w tym przypadku komórki tarczycy) jako ciała obce i uruchamia system, który ma za zadanie je zniszczyć. Efektem tego procesu jest stan zapalny tarczycy, a następnie pogłębiająca się niewydolność pracy tego narządu. Tarczyca ulega powolnemu zniszczeniu, choroba Hashimoto jest przewlekła i nieuleczalna.
Przyczyny i czynniki ryzyka choroby Hashimoto
Choroba Hashimoto dotyczy przede wszystkim kobiet (na jednego chorego mężczyznę przypada 8 chorych kobiet) po 50 r.ż, jednak coraz częściej diagnozuje się ją u pacjentek młodszych, 20- i 30-letnich. Do najczęstszych przyczyn powstawania choroby Hashimoto zalicza się czynniki genetyczne oraz czynniki środowiskowe.
Wśród czynników genetycznych predysponujących do choroby Hashimoto wymienia się polimorfizmy w głównym układzie zgodności tkankowej HLA oraz w genie CTLA-4.
Wśród czynników środowiskowych wymienia się infekcje, niektóre leki (amiodaron, sole litu, terapie cytokinami), przewlekły stres oraz niedobór selenu lub nadmiar jodu.
Objawy Hashimoto
Choroba Hashimoto jest schorzeniem przewlekłym. W początkowym etapie choroby (zwłaszcza gdy nie rozwinęła się jeszcze niedoczynność tarczycy) objawy bywają dyskretne i wówczas tylko badania laboratoryjne oraz badanie USG pomogą w postawieniu diagnozy.
Jeśli chorobie Hashimoto towarzyszy niedoczynność tarczycy, pacjent zauważy osłabienie i zmęczenie, przyrost masy ciała (pomimo braku apetytu) oraz suchą i szorstką skórę. Należy jednak pamiętać, że Hashimoto to choroba, która może przebiegać w sposób nietypowy (przybiera tzw. maski) i pacjent zgłasza się do lekarza z powodu innych dolegliwości, które nie są łączone z zaburzeniami pracy tarczycy.
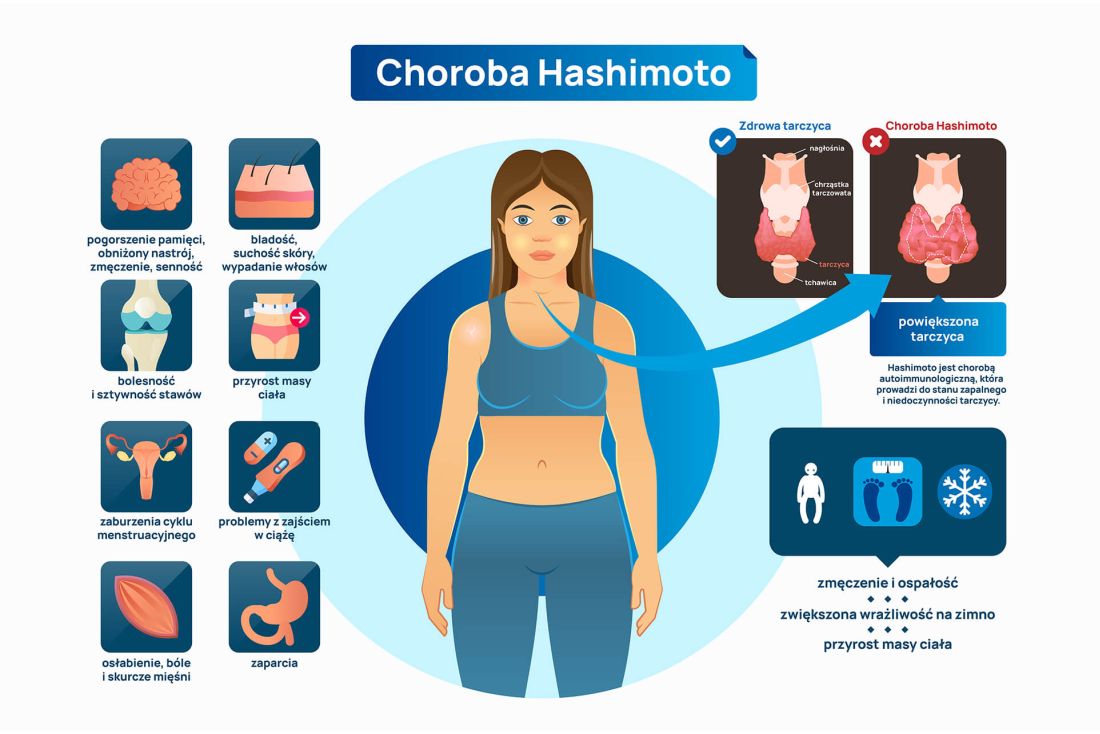
Objawy Hashimoto obejmują:
- objawy ze strony układu nerwowego – bóle głowy, senność, pogorszenie pamięci, pogorszenie słuchu, zaburzenia mowy, zaburzenia równowagi, zespół cieśni nadgarstka
- objawy ze strony przewodu pokarmowego – spowolnienie pasażu przez jelita, zaparcia, wzdęcia, podwyższone parametry wątrobowe, kamica żółciowa
- objawy hematologiczne – zaburzenia krzepnięcia, nieprawidłowe krwawienia miesięczne, niedokrwistość z niedoboru żelaza. Z tego powodu wszyscy pacjenci z chorobami tarczycy przed planowanymi zabiegami operacyjnymi powinni mieć dobrze wyrównane parametry tarczycowe – aby zredukować ryzyko powikłań i zapewnić prawidłowe gojenie się ran
- objawy ze strony układu rozrodczego – zaburzenia miesiączkowania (długie i obfite miesiączki, zaburzenia libido, zaburzenia owulacji, problemy z płodnością)
- objawy ze strony narządu ruchu – osłabienie siły mięśni, bóle i skurcze mięśni, bolesność i sztywność stawów, obrzęki stawów
- objawy ze strony układu nerwowego – problemy z koncentracją, apatia, objawy depresji, obniżony nastrój
Hashimoto – diagnostyka
Choroba Hashimoto jest rozpoznawana dzięki badaniom laboratoryjnym oraz badaniu USG. W obrazie USG lekarz zobaczy niejednorodność oraz hipoechogeniczność miąższu (guzki, nacieki zapalne).
Badania laboratoryjne w kierunku Hashimoto obejmują oznaczenia:


Dla rozpoznania choroby Hashimoto w badaniach laboratoryjnych kluczowe znaczenie ma stężenie przeciwciał aTPO. Należy pamiętać, iż poziom tych przeciwciał zmienia się w czasie trwania choroby Hashimoto, jednak zmiany tego poziomu nie mają znaczenia klinicznego. Zmniejszenie ich poziomu w trakcie leczenia nie świadczy o jego skuteczności, a zwiększenie nie oznacza niepowodzenia terapii. Przeciwciała aTPO pozostają z pacjentem do końca życia. Dlatego nie należy się dziwić, że pomimo wysokiego poziomu anty-TPO lekarz nie wdraża leczenia, jeśli TSH oraz hormony tarczycy pozostają w normie. Jeśli natomiast poziomy tych hormonów zaczną odpowiadać obrazowi niedoczynności tarczycy, będzie to sygnał do rozpoczęcia leczenia.
W diagnostyce laboratoryjnej choroby Hashimoto ważne jest zwracanie uwagi na prawidłową interpretację wszystkich wskaźników. Choroba Hashimoto nie zawsze przebiega z niedoczynnością tarczycy i niektórzy pacjenci mają podwyższony poziom przeciwciał, ale stężenie hormonów pozostaje w normie. Nie oznacza to, iż pacjent na Hashimoto nie choruje, nie jest to również błąd laboratoryjny.
Znaczenie prawidłowego poziomu selenu, jodu i witaminy D w chorobie Hashimoto
Niedobór selenu jest jednym z czynników ryzyka choroby Hashimoto, podobnie jak nadmiar jodu. Obydwa pierwiastki są niezbędne do prawidłowego wytwarzania hormonów tarczycy. Z tego powodu wielu pacjentów suplementuje selen, czasem również jod. Suplementacja obydwu mikroelementów jest uzasadniona, jeśli w organizmie występuje ich niedobór. Nie należy sięgać po ich apteczne odpowiedniki, jeśli nie zrobiliśmy odpowiednich badań laboratoryjnych.
W przypadku selenu jest to ważne, ponieważ jego nadmiar może być toksyczyny, a dawka terapuetyczna i dawka toksyczna są bardzo zbliżone. Również nadmiar jodu jest niekorzystny w chorobie Hashimoto, może przyczyniać się do indukowania schorzenia. Świadomość takiego działania jodu jest ważna, ponieważ istnieje mit mówiący o tym, iż duże jego dawki leczą chorobę Hashimoto. Nie jest to możliwe, ponieważ niedoczynność tarczycy w przebiegu tej choroby nie wynika z niedoboru jodu, a ze zniszczenia tkanki tarczycy. Chora tarczyca nie jest w stanie wyprodukować odpowiedniej ilości hormonów, zatem dostarczanie jej dodatkowych porcji jodu nie ma żadnego uzasadnienia, a może być szkodliwe.
Ważnym elementem wspomagającym terapię jest witamina D3, ponieważ jej niedobór może mieć związek z patogenezą choroby Hashimoto. Dlatego należy utrzymywać jej stężenie we krwi na poziomie optymalnym i regularnie wykonywać badania laboratoryjne, aby dobrać skuteczną dawkę.
Leczenie Hashimoto
Choroba Hashimoto jest schorzeniem autoimmunologicznym, a jego istotą jest zniszczenie tkanki tarczycy. Obecnie nie istnieje skuteczne leczenie przyczynowe, które mogłoby zahamować lub cofnąć procesy destrukcyjne w tkance tarczycy. Dlatego leczeniem jest wyrównanie poziomu hormonów tarczycy poprzez ich podawanie w tabletkach – tzw. leczenie substytucyjne. Dawki leków ustalane są indywidualnie, a leczenie prowadzi się do końca życia.
Badania laboratoryjne przydatne w monitorowaniu terapii to hormony – TSH, FT3 oraz FT4 (znajdziesz je w Pakiecie tarczycowym). Oznaczanie poziomu przeciwciał aTPO nie ma tutaj żadnego znaczenia, jeszcze raz podkreślić należy, iż utrzymujący się ich wysoki poziom nie oznacza niepowodzenia terapii.

Pamiętajmy, aby hormony tarczycy zażywać zgodnie z pewnymi regułami. Należy przyjmować je rano na czczo, idealnie byłoby godzinę przed śniadaniem. Takie przyjmowanie leków zgodne jest z naturalnym rytmem.
Choroba Hashimoto – dieta
Pacjenci z chorobą Hashimoto często sięgają po różne diety – bezglutenową, bez laktozy, post dr Dąbrowskiej czy dietę bez warzyw kapustnych lub bez soi. Należy podkreślić, iż pacjent z chorobą Hashimoto powinien odżywiać się w sposób zdrowy i przyjmować dobrze zbilansowane posiłki.
Dieta bezglutenowa jest uzasadniona tylko wówczas, gdy równolegle z chorobą Hashimoto występuje celiakia. W pozostałych przypadkach rezygnacja z glutenu (bez konsultacji z dietetykiem) może skutkować niedoborami pokarmowymi, należy również pamiętać, że dieta bezglutenowa zwiększa ryzyko cukrzycy. Zamiast diety bezglutenowej należy pamiętać, aby w miejsce białej mąki włączyć do jadłospisu produkty z pełnego przemiału.
Dieta bez laktozy również jest uzasadniona w tych przypadkach, gdy nietolerancja tego dwucukru występuje równolegle z chorobą Hashimoto. Można to łatwo sprawdzić za pomocą prostego testu oddechowego. Nie warto samemu wdrażać diety eliminacyjnej, ponieważ dolegliwości, za które „winimy” mleko, mogą być spowodowane innymi przyczynami.
Pacjenci często pytają też, czy powinni unikać warzyw kapustnych, które zawierają substancje wolotwórcze. W chorobie Hashimoto nie trzeba tego robić, ponieważ nie jest to choroba, w której tworzy się wole tarczycowe (taką chorobą jest choroba Graves-Basedowa). Dlatego nie należy unikać tych wartościowych produktów, można je ewentualnie poddać obróbce cieplnej – wówczas spada zawartość substancji wolotwórczych.
Natomiast w chorobie Hashimoto należy ograniczyć spożywanie soi. Badania wykazują, iż u osób spożywających jej duże ilości pogarsza się funkcja tarczycy, zwłaszcza u osób, które już cierpią na jej schorzenia.
Wielu pacjentów zastanawia się też, czy chorując na Hashimoto, można pić kawę. Należy podkreślić, iż kawa nie ma wpływu na sam przebieg choroby, jednak ogranicza wchłanianie leków stosowanych w niedoczynności tarczycy. Nie ma zatem potrzeby całkowitej eliminacji kawy, ale należy pamiętać, aby nie popijać nią leków i nie pić kawy w krótkim czasie po ich zażyciu.
Choroba Hashimoto a ciąża
Choroba Hashimoto utrudnia zajście w ciążę, dlatego osoby z rozpoznaną chorobą przed zajściem w ciążę powinny uregulować funkcję tarczycy (wejść w stan eutyreozy). Dzięki temu zwiększają się szanse na poczęcie dziecka oraz eliminuje ryzyko zaburzeń w jego rozwoju.
Biorąc pod uwagę fakt, iż ok. 5-10% kobiet z prawidłową czynnością tarczycy ma dodatnie przeciwciała aTPO, u kobiet, które planują ciążę, warto wykonać badania laboratoryjne tarczycy w celu ewentualnego wykrycia lub wyeliminowania tzw. niemego zapalenia tarczycy. Jeśli zostanie stwierdzony podwyższony poziom aTPO i/lub aTG, badanie TSH należy powtarzać co 6 miesięcy. Jeśli pacjentka z podwyższonym poziomem przeciwciał zajdzie w ciążę, pierwsze badanie poziomu hormonów należy wykonać zaraz po jej stwierdzeniu, a następnie w pierwszej połowie ciąży badania wykonuje się co 4 tygodnie.