Różyczka jest ostrą chorobą wirusową wieku dziecięcego. Zakażenie może dotyczyć również osób dorosłych. Odkrycie powiązania choroby przebytej w trakcie ciąży z poronieniami i poważnymi wadami wrodzonymi u dzieci spowodowało podjęcie na szeroką skalę działań prowadzących do eliminacji wirusa. Krokiem milowym w tym zakresie okazało się opracowanie szczepionki przeciwko różyczce. Badania laboratoryjne w kierunku różyczki umożliwiają zarówno potwierdzenie lub wykluczenie istniejącego zakażenia, jak i ocenę stanu naszego uodpornienia po szczepieniu lub po zetknięciu się z wirusem w przeszłości.
Spis treści
- Czym jest różyczka?
- Różyczka – drogi zakażenia
- Różyczka – okres wylęgania i zakaźność
- Różyczka – patogeneza (przebieg choroby)
- Różyczka – objawy chorobowe
- Różyczka – powikłania, rokowania
- Diagnostyka różyczki
- Różyczka – profilaktyka
Czym jest różyczka?
Różyczka jest jedną z typowych dla okresu dziecięcego chorób wysypkowych. Choroba znana jest również pod nazwą „niemieckiej odry”, ponieważ to niemieccy lekarze po raz pierwszy odróżnili ją od odry. Różyczka może dotknąć również osoby dorosłe. Powiązanie zachorowania na różyczkę kobiet ciężarnych z wadami wrodzonymi dzieci jako pierwszy zauważył w 1941 roku australijski okulista N. McAlister Gregg.
Różyczkę wywołuje wirus różyczki (Rubella virus), jedyny przedstawiciel rodzaju Rubivirus, należącego do rodziny togawirusów. Źródłem wirusów jest wyłącznie człowiek.
Różyczka – drogi zakażenia
Do zakażenia wirusem różyczki dochodzi najczęściej drogą kropelkową w trakcie mówienia, kasłania, kichania. Możliwe jest również zakażenie poprzez kontakt z materiałem zakaźnym, takim jak ślina, wydzielina z nosa, również mocz, krew, kał. W przypadku zakażenia wrodzonego wirus przedostaje się z organizmu zakażonej matki do płodu poprzez łożysko.
Różyczka – okres wylęgania i zakaźność
Okres od momentu zakażenia wirusem do wystąpienia pierwszych objawów chorobowych wynosi najczęściej 16-18 dni (przedział graniczny 12-23 dni). Zakaźność dla otoczenia pojawia się 7 dni przed wystąpieniem wysypki i trwa do 6 dni po jej ustąpieniu. Prawdopodobieństwo zakażenia po kontakcie z chorym wynosi 10-30 %. Dzieci zakażone w okresie płodowym mogą wydalać wirusy w moczu i w wydzielinach górnych dróg oddechowych ponad rok.
>> Przeczytaj: Rumień zakaźny (piąta choroba) – choroba wysypkowa u dzieci – Centrum Wiedzy ALAB laboratoria
Różyczka – patogeneza (przebieg choroby)
Do organizmu człowieka wirus różyczki dostaje się poprzez drogi oddechowe. Z gardła wirusy przemieszczają się do najbliższych węzłów chłonnych, gdzie dochodzi do ich namnażania, a następnie dostają się do krwi (okres wiremii). W stanie wiremii wirusy rozprzestrzeniają się po całym organizmie. Drobnoustroje docierają do różnych komórek i tkanek, a na skórze pojawia się wysypka.
Różyczka – objawy chorobowe
Wirus różyczki może być przyczyną zakażenia bezobjawowego, łagodnej postaci różyczki (postać skąpoobjawowa) oraz pełnoobjawowego przebiegu choroby. Przebieg bezobjawowy lub skąpoobjawowy dotyczy ok. 50% osób zakażonych.
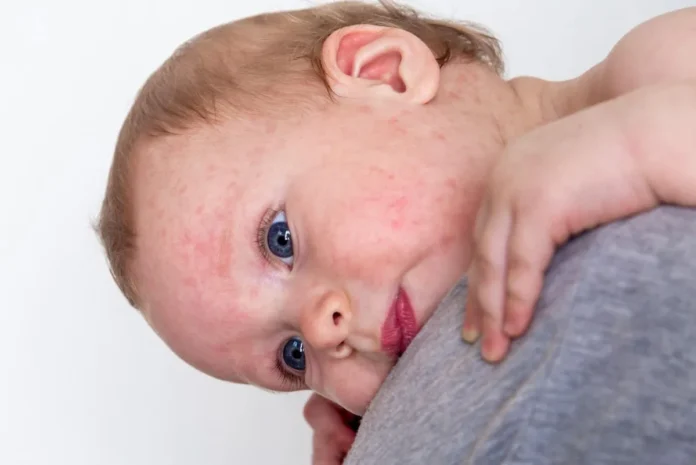
Różyczka u dzieci
Różyczka u dzieci ma zazwyczaj przebieg łagodny. Choroba dotyka przede wszystkim dzieci w wieku przedszkolnym lub szkolnym. W okresie zwiastunowym, trwającym kilka dni, pojawia się złe samopoczucie, ból głowy, bóle mięśniowe, zapalenie gardła i spojówek, stan podgorączkowy.
Na dzień przed wystąpieniem wysypki powiększeniu ulegają miejscowe węzły chłonne (najczęściej karkowe, szyjne i zauszne), stają się one bolesne. Wysypka początkowo pojawia się na twarzy i tułowiu, następnie, po 1-2 dniach, również na kończynach. Wysypka znika po 2-3 dniach i nie pozostawia przebarwień.
Przebieg choroby może odbiegać od przedstawionego schematu – u niektórych dzieci jedynym objawem jest powiększenie węzłów chłonnych, u innych wysypka jest pierwszym objawem infekcji.
Różyczka u dorosłych
Różyczka może być chorobą osób w każdym wieku. Przed wprowadzeniem szczepień ochronnych najczęściej na różyczkę chorowały dzieci. Od chwili rozpoczęcia w Polsce w 1988 r. obowiązkowych szczepień na zachorowanie najbardziej narażeni są młodzi mężczyźni, ponieważ program szczepień obejmował początkowo jedynie dziewczęta.
U dorosłych, częściej niż u dzieci, infekcja jest objawowa. Etapy rozwoju choroby są zbieżne z objawami u dzieci, ale jej przebieg może być cięższy. U dorosłych kobiet pojawiają się dodatkowo bóle i zapalenia drobnych stawów, które nie występują u dzieci i mężczyzn. Różyczka jest szczególnie niebezpieczna u kobiet ciężarnych, ponieważ zakażenie w ciąży grozi rozwojem ciężkich wad wrodzonych u dziecka.
>> Dowiedz się też jak przebiega: Choroba Stilla – nowe możliwości diagnostyczne – Centrum Wiedzy ALAB laboratoria
Różyczka wrodzona
Prawdopodobieństwo zakażenia płodu jest zależne od momentu pojawienia się u ciężarnej wysypki i wynosi:
- do 12 tyg. ciąży – 85-100%,
- od 13 tyg. do 16 tyg. ciąży – 54%,
- od 17 tyg. do 22 tyg. ciąży – 25%.
Objawy infekcji są zależne od czasu trwania ciąży. Zakażenie w pierwszym trymestrze może prowadzić do licznych wad wrodzonych, obumarcia płodu i poronienia. Zakażenie w drugim trymestrze może powodować wady wrodzone dziecka. Po 22 tygodniu ciąży zakażenie różyczką nie jest niebezpieczne dla płodu.
Różyczka – powikłania, rokowania
Objawy kliniczne występujące w przebiegu różyczki ustępują zazwyczaj samoistnie i nie niosą za sobą groźnych następstw. Złe rokowania dotyczą głównie dzieci zakażonych w życiu płodowym. W pozostałych przypadkach powikłania występują niezwykle rzadko i zazwyczaj dotyczą osób dorosłych.
U kobiet pojawiają się zapalenia stawów, które są na tyle częste, że traktuje się je jako symptom różyczki, objawy ustępują samoistnie. U mężczyzny może wystąpić zapalenie najądrzy i ból jąder. Prócz tego do istotnych powikłań zaliczane są: małopłytkowość i zapalenie mózgu, rzadziej kłębuszkowe zapalenie nerek, zapalenie mięśnia sercowego, zapalenie nerwu wzrokowego.
>> Przeczytaj: Choroby zakaźne w Polsce – podsumowanie 2023 roku – Centrum Wiedzy ALAB laboratoria
Konsekwencją zakażenia wirusem różyczki kobiet ciężarnych do 22 tygodnia ciąży może być obumarcie płodu lub zgon dziecka w ciągu pierwszego roku życia (śmiertelność >15 %) oraz powikłania w postaci wad wrodzonych u dzieci. Należą do nich najczęściej: zaćma, opóźniony rozwój umysłowy, głuchota.
Diagnostyka różyczki
Na podstawie wywiadu przeprowadzanego przez lekarza i objawów chorobowych można pacjenta podejrzanego o różyczkę zakwalifikować jako przypadek możliwy (objawy) lub prawdopodobny (objawy i powiązanie epidemiologiczne). Jedynym pewnym, wg definicji, potwierdzeniem różyczki u osoby podejrzanej o zakażenie są dodatnie wyniki badań laboratoryjnych.
O nabytej różyczce świadczą:
- Wykrycie przeciwciał w klasie IgM przeciw wirusowi różyczki w surowicy krwi obwodowej. Przeciwciała pojawiają się w 2 dniu od wystąpienia wysypki i zanikają po około 1 miesiącu. Krew do badania powinna być pobrana po upływie 7 dni od pojawienia się wysypki. Możliwe jest utrzymywanie się przeciwciał IgM po szczepieniu, co należy uwzględnić przy interpretacji wyniku. Jeżeli podejrzewa się różyczkę u kobiety w ciąży, wymagane jest dodatkowe potwierdzenie dodatnich wyników w laboratorium referencyjnym (badanie awidności przeciwciał przeciw różyczce w klasie IgG oraz porównanie stężeń przeciwciał IgG przeciw różyczce).
- Ponad 4-krotny wzrost miana (stężenia) przeciwciał w klasie IgG przeciw wirusowi różyczki w badaniu dwóch próbek surowic wykonanych w odstępie 2-4 tygodni. Utrzymywanie się przeciwciał w klasie IgG na stabilnym poziomie świadczy o odporności poszczepiennej lub po przebytym zakażeniu.
- Izolacja wirusa różyczki (hodowla) lub wykrycie jego materiału genetycznego (RT-PCR) w materiale klinicznym (wymaz z gardła, mocz, krew) – badanie jest pomocne w diagnozowaniu różyczki wrodzonej.
Polska jest jednym z krajów realizujących Program eliminacji odry i różyczki WHO (Światowa Organizacja Zdrowia). Głównym celem programu jest eliminacja wirusów odpowiedzialnych za w/w choroby, a jego istotnym punktem jest wprowadzenie potwierdzeń laboratoryjnych każdego podejrzenia o zachorowanie na odrę/różyczkę.

Zgodnie z wymaganiami, badaniem potwierdzającym jest wykrycie w surowicy chorego swoistych dla wirusa przeciwciał w klasie IgM lub wykrycie materiału genetycznego wirusa w próbce od pacjenta. W Polsce Narodowe Laboratorium ds. Diagnostyki Odry i Różyczki znajduje się w Zakładzie Wirusologii NIZP-PZH.
Różyczka – leczenie
Nie istnieje leczenie przyczynowe różyczki, stosowana jest wyłącznie terapia objawowa. Podawane są leki przeciwbólowe, przeciwgorączkowe. Nie ma wskazań do stosowania antybiotyków, ponieważ w przebiegu różyczki rzadko dochodzi do nadkażeń bakteryjnych. W przypadku wystąpienia powikłań, odpowiednie leczenie dobierane jest przez lekarzy specjalistów.

Różyczka – profilaktyka
- Profilaktyka swoista
Najlepszym sposobem zapobiegania różyczce są szczepienia ochronne. W Polsce obowiązkowe szczepienie przeciw różyczce, obejmujące dziewczynki w 13 r.ż., wprowadzono w 1988 roku. Od roku 2004 rozpoczęto dodatkowo szczepienia wszystkich dzieci w wieku 13-15 m.ż. szczepionką skojarzoną (MMR) przeciwko odrze śwince i różyczce.
Od roku 2005 wszystkim dzieciom podawane są dwie dawki szczepionki skojarzonej. Aktualnie stosowany schemat obejmuje szczepienia obowiązkowe w 13–15 m.ż. (szczepienie podstawowe) i w 6 r.ż. (szczepienie przypominające). Szczepienia obowiązkowe są bezpłatne.
Szczepienie szczepionką MMR jest zalecane (odpłatnie) ponadto:
- dorosłym, nieszczepionym przeciw różyczce w dzieciństwie (szczepionkę można przyjąć w dowolnym wieku),
- osobom, które w przeszłości otrzymały tylko jedną dawkę szczepionki,
- młodym kobietom, zwłaszcza pracującym z dziećmi (przedszkola, szkoły, szpitale, przychodnie)
Nie jest wskazane podawanie szczepionki w ciąży, po szczepieniu należy się powstrzymać z zachodzeniem w ciążę przez 3 miesiące.
- Profilaktyka nieswoista
Pacjenci chorzy na różyczkę powinni być izolowani do 7 dni od pojawienia się wysypki. Dzieci z różyczką wrodzoną powinny być izolowane do 12 m.ż. lub uzyskania 2 ujemnych wyników badań wirusologicznych po 3 m. ż.
Piśmiennictwo
- Leszek Szenborn, Bożena Dubiel „Różyczka” Interna Szczeklika 2020
- Patric R. Murray, K.S. Rozenthal, M.A.Pfaller – Mikrobiologia wyd.VI Wrocław 2011
- Eliminacja odry/różyczki program WHO, realizacja w Polsce – zasady – instrukcje; Zakład Wirusologii Narodowy Instytut Zdrowia Publicznego – Państwowy Zakład Higieny; https://www.pzh.gov.pl/ (dostęp 20.03.2024 r.)
- Definicje przypadków chorób zakaźnych na potrzeby nadzoru epidemiologicznego; Wersja robocza (6b), luty, 2020; Zakład Epidemiologii Chorób Zakaźnych i Nadzoru NIZP-PZH
- Szczepionka przeciw różyczce Narodowy Instytut Zdrowia Publicznego – Państwowy Zakład Higieny; https://szczepienia.pzh.gov.pl/ (dostęp 20.03.2024 r.)
- dr hab. n.med. Ernest Kuchar „Różyczka u dorosłych” https://www.mp.pl/pacjent/choroby-zakazne/ (dostęp 19.03.2024 r.)
- prof. dr hab. n. med. Bogumiła Milewska-Bobula, dr med. Bożena Lipka Różyczka https://www.mp.pl/pacjent/pediatria/choroby/chorobyzakazne/ (dostęp 19.03.2024 r.)