Przysadka mózgowa to bardzo ważny narząd, który spełnia wiele kluczowych funkcji dla zdrowia. Gdzie jest położony? Jakie pełni zadania w organizmie? Jakie są objawy chorób tego gruczołu? Przeczytaj nasz artykuł, a uzyskasz odpowiedzi na powyższe oraz wiele innych pytań.
Spis treści:
- Czym jest przysadka mózgowa i gdzie się znajduje?
- Za co odpowiada przysadka mózgowa?
- Objawy chorób przysadki mózgowej
- Badania niezbędne w diagnostyce chorób przysadki mózgowej
- Leczenie chorób przysadki mózgowej
- Podsumowanie
Czym jest przysadka mózgowa i gdzie się znajduje?
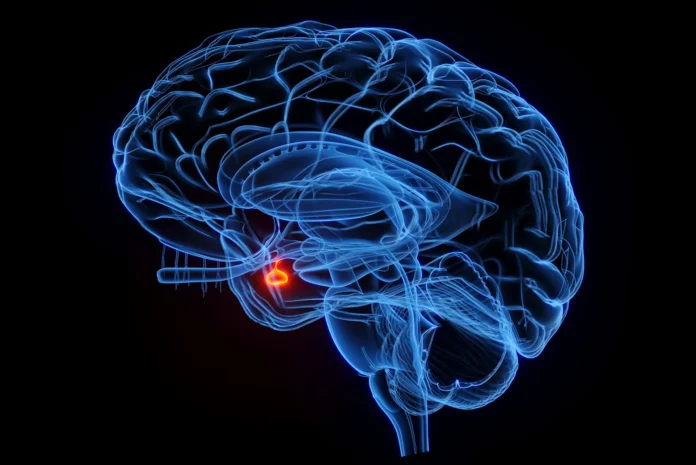
Przysadka mózgowa to niewielki, bo posiadający wymiary około 12 na 8 mm narząd, który jest jednym z najważniejszych elementów regulacji hormonalnej. Jest położony w zagłębieniu kostnym jednej z kości czaszki – klinowej – w tzw. siodle tureckim, które otacza jego dolną, przednią i tylną część.
Gruczoł jest podzielony na płaty: przedni i tylny, a każdy z nich posiada różne funkcje. Czynność przysadki jest regulowana przez część mózgu zwaną podwzgórzem. Oprócz tego przysadka mózgowa sąsiaduje z innymi ważnymi strukturami anatomicznymi, między innymi ze skrzyżowaniem nerwów wzrokowych.
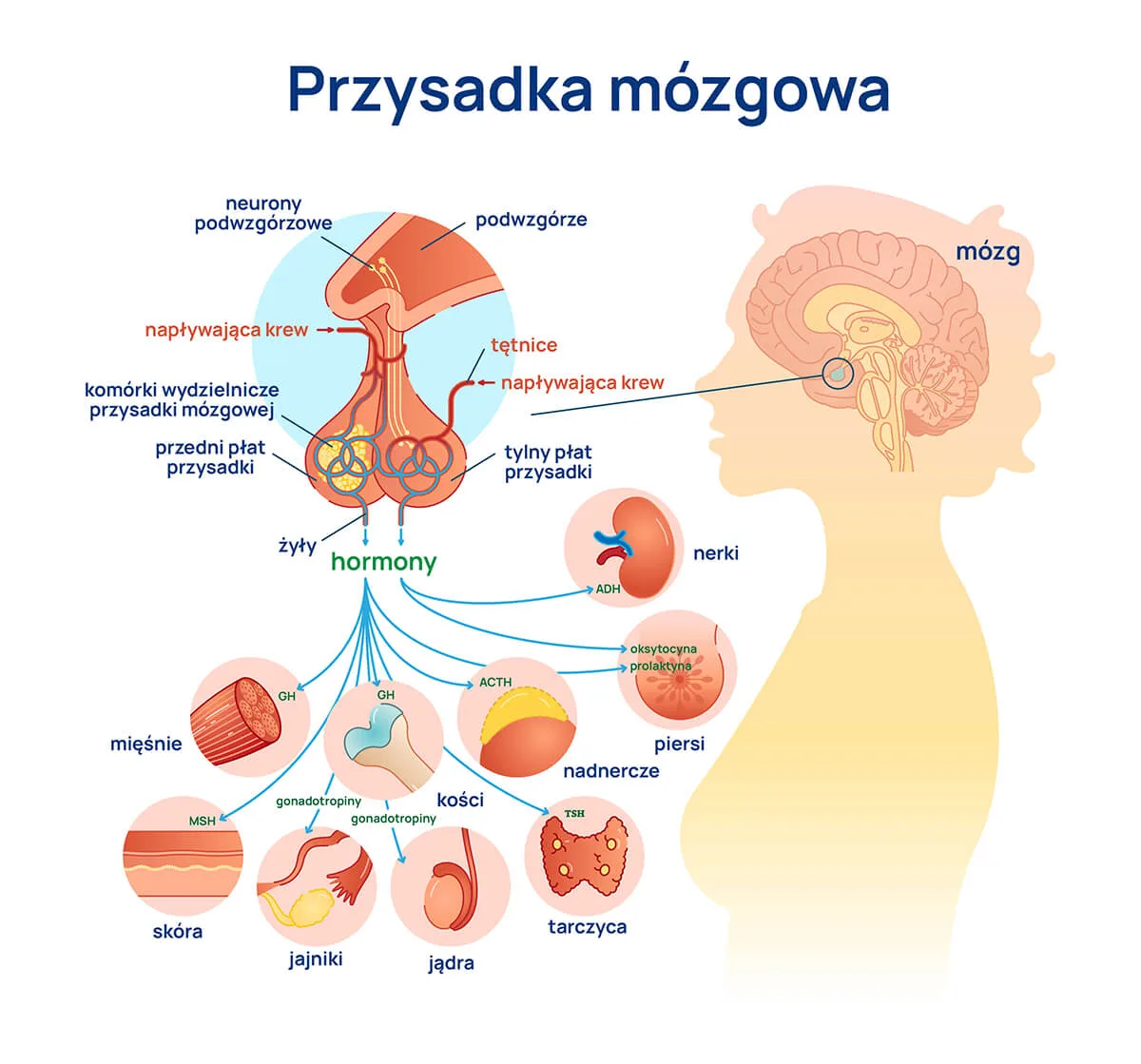
Za co odpowiada przysadka mózgowa?
Funkcja przysadki mózgowej jest zdeterminowana przez uwalniane hormony, które wykazują bardzo szeroką aktywność biologiczną:
- przedni płat przysadki odpowiada za uwalnianie:
- ludzkiego hormonu wzrostu (somatotropiny), który poprzez dalszą stymulację wydzielania (głównie) insulinopodobnych czynników wzrostu, pobudza organizm do zwiększenia wzrostu tkanek miękkich i szkieletu, podnosi poziom glukozy i wapnia we krwi, a także zwiększa wychwyt kwasów tłuszczowych przez mięśnie,
- hormonu tyreotropowego (TSH), którego celem jest stymulacja tarczycy do wytwarzania oraz uwalniania trój- i tetrajodotyroniny,
- hormonu luteinizującego i folikulotropowego (LH i FSH), które regulują czynność hormonalną jajników i jąder,
- hormonu adrenokortykotropowego (ACTH), regulującego czynność nadnerczy,
- prolaktyny, pomagającej we wzroście i rozwoju piersi oraz w utrzymaniu laktacji u kobiet.
- płat tylny uwalnia:
- wazopresynę (hormon antydiuretyczny, ADH), która utrzymuje odpowiednią gęstość i ciśnienie krwi,
- oksytocynę, której działanie przejawia się poprzez odruch wyrzutu mleka podczas laktacji, skurczu mięśni macicy podczas porodu, a także w czasie orgazmu.
To może Cię zainteresować:
>> Niskorosłość – objawy, przyczyny, diagnostyka i leczenie niedoboru wzrostu
Objawy chorób przysadki mózgowej
Mimo niewielkich rozmiarów przysadka mózgowa – jak widać powyżej – po pierwsze, znajduje się w ciasnej, newralgicznej lokalizacji anatomicznej, a po drugie, jest ważnym punktem wielu kluczowych osi hormonalnych, stąd choroby przysadki mózgowej skutkują wieloma zróżnicowanymi objawami. Można je podzielić na zależne od:
- efektu masy (guz, w znacznej większości przypadków niezłośliwy nowotwór – gruczolak):
- dwuskroniowe ograniczenie pola widzenia (ucisk na skrzyżowanie nerwów wzrokowych); zajęcie nerwu okoruchowego może prowadzić do podwójnego widzenia,
- ból głowy: częsty, lecz bardzo niespecyficzny, którego charakter nie wskazuje jednoznacznie na patologię przysadki,
- jeden lub więcej niedoborów hormonalnych przedniego płata przysadki mózgowej:
- niedobór LH i FSH skutkuje brakiem miesiączki u kobiet i zaburzeniami wzwodu u mężczyzn,
- niedobór GH prowadzi do zmęczenia i przyrostu masy ciała, a u dzieci dodatkowo do zahamowania wzrastania,
- objawy niedoboru TSH to przyrost masy ciała, zmęczenie, nietolerancja zimna, zaparcia,
- niedobór ACTH prowadzi do zmęczenia, utraty masy ciała, niskim ciśnieniem, zawrotami głowy, nudnościami, wymiotami i bólem brzucha,
- niedobór wazopresyny prowadzi do rozwoju moczówki prostej centralnej.
- aktywnością hormonalną gruczolaka przysadki:
- gruczolak wydzielający GH skutkuje gigantyzmem (u dzieci i młodzieży) lub akromegalią; co ważne, w momencie rozpoznania mogą występować powikłania w postaci nadciśnienia, obturacyjnego bezdechu sennego i kardiomiopatii,
- gruczolak wydzielający prolaktynę prowadzi do niepłodności, zmniejszenia libido i osteoporozy u obu płci, a u kobiet dodatkowo do braku miesiączki i mlekotoku; u mężczyzn mogą pojawić się zaburzenia erekcji i ginekomastia,
- gruczolak wydzielający ACTH jest nazywany chorobą Cushinga, która manifestuje się przyrostem masy ciała, osłabieniem mięśni, zaokrągleniem twarzy i licznymi rozstępami na skórze,
- gruczolak wydzielający TSH prowadzi do nadmiernego uwalniania hormonów tarczycy, co przejawia się jako kołatania serca, nadpotliwość, bóle brzucha, gorączka i utrata masy ciała.

Badania niezbędne w diagnostyce chorób przysadki mózgowej
Przy podejrzeniu zaburzeń w obrębie przysadki mózgowej pierwszym krokiem jest szczegółowo zebrany wywiad i badanie przedmiotowe. Ten wstępny element postępowania jest niezwykle istotny, pozwala bowiem na określenie, czy występuje wspomniany efekt masy i/lub objawy zaburzeń poszczególnych osi hormonalnych. To pozwala na odpowiednie zaplanowanie diagnostyki:
- rezonans magnetyczny przysadki mózgowej służy do uwidocznienia guzów,
- poziom prolaktyny w surowicy większy niż 200 ng/ml sugeruje makrogruczolaka wydzielającego prolaktynę; w przypadkach wątpliwych wykonywany jest tzw. test z metokroplamidem,
- stężenie IGF-1 w surowicy jest testem przesiewowym w diagnostyce akromegalii i niedoboru GH; gdy niedobór jest izolowany wymaga dalszej oceny za pomocą testów prowokacyjnych (np. test stymulacji glukagonem),
- poziom kortyzolu na czczo wcześnie rano może być przydatny w ocenie niewydolności osi podwzgórze-przysadka-nadnercza; do oceny przyczyny hiperkoryzolemii stosowany jest test hamowania uwalniania ACTH przy pomocy deksametazonu,
- oznaczenie TSH, fT3 i fT4; gruczolak wytwarzający TSH będzie objawiał się podwyższonym poziomem fT4 i fT3 oraz podwyższonym poziomem TSH,
- oznaczenie poziomu gonadotropin (LH i FSH): niski poziom estradiolu lub testosteronu przy prawidłowym lub niskim poziomie LH/FSH sugeruje patologię jąder lub jajników.

Leczenie chorób przysadki mózgowej
Podstawą leczenia jest usunięcie gruczolaka przysadki – przy jego obecności. Nie zawsze prowadzi to do szybkiego odzyskania równowagi hormonalnej, stąd niezbędne jest wyrównywanie zaburzeń powstałych wskutek choroby. Równolegle jest prowadzone leczenie powikłań takich jak np. osteoporoza, kardiomiopatia czy złamania patologiczne.

Podsumowanie
Przysadka mózgowa jest niewielkim, lecz bardzo ważnym gruczołem położonym w przednim dole czaszki, który reguluje funkcjonowanie wielu kluczowych osi hormonalnych. Objawy choroby tego narządu wynikają z efektu masy lub dysfunkcji hormonalnej. Wywiad i badanie lekarskie pozwalają na zaplanowanie diagnostyki i wdrożenie leczenia.
Źródła
- Ilahi S, Ilahi TB. Anatomy, Adenohypophysis (Pars Anterior, Anterior Pituitary) [Updated 2022 Oct 3]. In: StatPearls [Internet]. Treasure Island (FL): StatPearls Publishing; 2024 Jan-.
https://www.ncbi.nlm.nih.gov/books/NBK519039/ (dostęp: 09.09.2024).
- Ganapathy MK, Tadi P. Anatomy, Head and Neck, Pituitary Gland. [Updated 2023 Jul 24]. In: StatPearls [Internet]. Treasure Island (FL): StatPearls Publishing; 2024 Jan-.
https://www.ncbi.nlm.nih.gov/books/NBK551529/ (dostęp: 09.09.2024).
- Rawindraraj AD, Basit H, Jialal I. Physiology, Anterior Pituitary. [Updated 2023 May 1]. In: StatPearls [Internet]. Treasure Island (FL): StatPearls Publishing; 2024 Jan-.
https://www.ncbi.nlm.nih.gov/books/NBK499898/ (dostęp: 09.09.2024).
- Sadiq NM, Tadi P. Physiology, Pituitary Hormones. [Updated 2023 May 1]. In: StatPearls [Internet]. Treasure Island (FL): StatPearls Publishing; 2024 Jan-.
https://www.ncbi.nlm.nih.gov/books/NBK557556/ (dostęp: 09.09.2024).
- Lechan RM, Toni R. Functional Anatomy of the Hypothalamus and Pituitary. [Updated 2016 Nov 28]. In: Feingold KR, Anawalt B, Blackman MR, et al., editors. Endotext [Internet]. South Dartmouth (MA): MDText.com, Inc.; 2000-.
https://www.ncbi.nlm.nih.gov/books/NBK279126/ (dostęp: 09.09.2024).
- Russ S, Anastasopoulou C, Shafiq I. Pituitary Adenoma. [Updated 2023 Mar 27]. In: StatPearls [Internet]. Treasure Island (FL): StatPearls Publishing; 2024 Jan-.
https://www.ncbi.nlm.nih.gov/books/NBK554451/ (dostęp: 09.09.2024).