Półpasiec to bolesna choroba, która może dotykać pacjentów w każdym wieku, w tym dzieci. Jak przebiega? Skąd się bierze? Czy istnieją skuteczne metody leczenia? Na te oraz wiele innych pytań odpowiedzi znajdziesz w poniższym tekście.
Spis treści:
- Czy półpasiec występuje u dzieci?
- Przyczyny półpaśca u dzieci
- Półpasiec u dzieci – objawy
- Diagnostyka półpaśca u dzieci – jakie badania należy wykonać?
- Czy półpasiec u dzieci jest zaraźliwy?
- Leczenie półpaśca u dzieci
- Półpasiec u dzieci – powikłania
- Jak uchronić się przed półpaścem?
- Podsumowanie
Czy półpasiec występuje u dzieci?
Półpasiec to reaktywacja utajonego wirusa Voricella zoster, który znajduje się w komórkach nerwowych po przechorowaniu ospy wietrznej. Ogólną częstość występowania tej choroby na całym świecie szacuje się na 3–5 na 1000 osób, jednak większość przypadków występuje u pacjentów w podeszłym wieku. W populacji pediatrycznej ta wartość jest około 4 do 7 razy niższa.
>> Przeczytaj też: Półpasiec – choroba jednej połowy ciała
Przyczyny półpaśca u dzieci
W wielu przypadkach nie udaje się ustalić, dlaczego zakażenie wirusem ospy wietrznej ulega reaktywacji w postaci półpaśca; jest jednak znanych kilka istotnych czynników ryzyka:
- obniżona odporność: wrodzone i nabyte niedobory odporności, stan po przeszczepieniu narządu, leczenie immunosupresyjne,
- choroby przewlekłe, np. młodzieńcze idiopatyczne zapalenie stawów, astma,
- niektóre infekcje, zwłaszcza COVID-19,
- zaburzenia hormonalne: prawdopodobnie odpowiedzialne za zwiększoną zachorowalność wśród nastolatków.
>> Zobacz także: Gorączka u dziecka – kiedy budzi niepokój?
Półpasiec u dzieci – objawy
Pacjenci najczęściej zgłaszają objawy ogólne, takie jak:
- złe samopoczucie,
- ból głowy,
- gorączkę (niezbyt wysoką, zazwyczaj około 38°C),
- lokalne powiększenie węzłów chłonnych,
- nietypowe odczucia skórne (mrowienie, pieczenie, ból czy dyskomfort) przez dwa do trzech dni przed pojawieniem się klasycznej wysypki.
| Uwaga: Powyższe dolegliwości mogą wystąpić przed lub jednocześnie z pojawieniem się wysypki. |
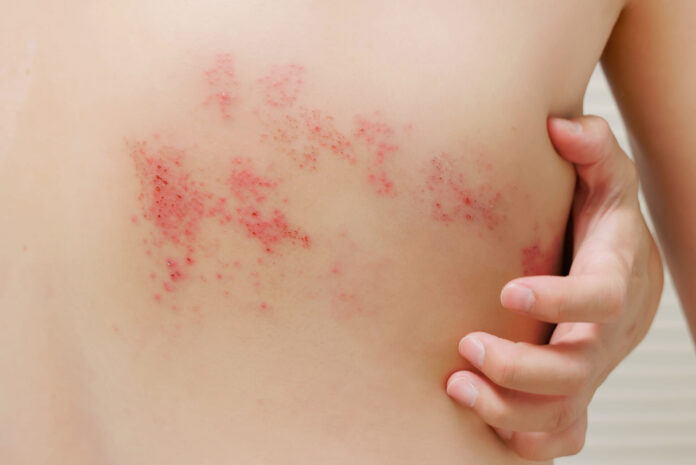
To właśnie wysypka jest głównym objawem pozwalającym na postawienie rozpoznania. Zwykle jest jednostronna, ograniczona do pojedynczego dermatomu (obszaru skóry unerwionego przez jedną gałązkę nerwu) i zwykle postępuje, tworząc przejrzyste pęcherzyki, które w ciągu 7–10 dni stają się mętne i pokrywają się strupem.
Najczęstszą lokalizacją półpaśca jest klatka piersiowa, drugą z najczęstszych – twarz.
Diagnostyka półpaśca u dzieci – jakie badania należy wykonać?
Rozpoznanie zwykle opiera się na obrazie klinicznym i nie wymaga dodatkowych badań. Oznaczenie przeciwciał anty-VZV zaleca się jedynie wtedy, gdy historia szczepień pacjenta przeciwko ospie wietrznej jest nieznana bądź obraz kliniczny jest niejasny (co zdarza się bardzo rzadko).

Analiza DNA metodą PCR płynu z pęcherzyków może pomóc w ustaleniu etiologii w nietypowych przypadkach u pacjentów seropozytywnych wobec VZV. Do rozróżnienia szczepów szczepionkowych wirusa od szczepów typu dzikiego również można zastosować metodę PCR, chociaż nie jest ona rutynowo dostępna.

Czy półpasiec u dzieci jest zaraźliwy?
Płyn w pęcherzykach ze zmian skórnych zawiera cząsteczki wirusa zdolne do wywoływania ospy, stąd tak – półpasiec jest zaraźliwy dla osób nieszczepionych, które nie zachorowały dotychczas na ospę. Zakaźność jest jednak mniejsza niż w przypadku zakażenia pierwotnego.
| Uwaga: Ospa wietrzna nie jest „zwykłą” chorobą; przebieg trudno jednoznacznie przewidzieć nawet u osób zdrowych; potencjalne powikłania są rzadkie, lecz bardzo ciężkie. Pamiętaj o tym i jeśli Ty lub Twoje dziecko nie chorowaliście na ospę, zaszczepcie się. |
Leczenie półpaśca u dzieci
W leczeniu, oprócz postępowania objawowego, zalecane są leki przeciwwirusowe takie jak acyklowir, famcyklowir, walacyklowir i brywudyna; ograniczają pojawianie się nowych zmian i przyspieszają gojenie.
Z uwagi na dostępność i cenę zdecydowanie najczęściej stosowane są doustne preparaty zawierające acyklowir. Należy go włączyć do 72 godzin od wystąpienia choroby; po tym czasie także można rozpocząć leczenie, szczególnie w przypadku:
- zajęcia twarzy lub szyi,
- obecności powikłań,
- ciężkiej postaci wysypki,
- współistnienia ciężkiej postaci atopowego zapalenia skóry.
| Uwaga: Dzieci z obniżoną odpornością lub z poważnymi powikłaniami, takimi jak zajęcie oka, wymagają hospitalizacji i dożylnego podania leku. |
Półpasiec u dzieci – powikłania
Do najczęstszych powikłań półpaśca należą:
- postać oczna (wiąże się z dużym ryzykiem utraty wzroku!),
- zespół Ramseya Hunta: jednostronne porażenie twarzy, ból ucha i zmiany skórne w obrębie małżowiny usznej lub przewodu słuchowego zewnętrznego,
- półpasiec krtani: występuje bardzo rzadko, obejmuje silny ból gardła i trudności w połykaniu, którym czasami towarzyszy gorączka i powiększenie węzłów chłonnych szyjnych,
- neuralgia popółpaścowa: ból utrzymujący się przez co najmniej trzy miesiące od przechorowania,
- zaburzenia w unaczynieniu mózgu: niedowłady, narastające upośledzenie zdolności poznawczych, drgawki; to rzadkie powikłanie występuje w bardzo różnym czasie po półpaścu,
- zapalenie opon mózgowo-rdzeniowych i mózgu,
- lokalne osłabienie mięśni: pojawia się od 1 dnia do nawet 4 miesięcy po chorobie,
- zespół Guillaina-Barre: postępujące osłabienie mięśni, które może prowadzić do zgonu.
>> To może Cię zainteresować: Sepsa – poważne zagrożenie dla dziecka
Jak uchronić się przed półpaścem?
Najskuteczniejszą metodą profilaktyki są szczepienia przeciwko ospie wietrznej. Podawane są 2 dawki szczepionki w odstępie co najmniej 4 tygodni. Gdy doszło do kontaktu z osobą chorą na ospę wietrzną lub półpasiec pierwszą dawkę szczepionki można podać do 96 godzin po kontakcie, optymalnie do 72.
>> Przeczytaj też: Półpasiec i możliwości zapobiegania tej chorobie
Podsumowanie
Półpasiec to efekt reaktywacji zakażenia wywołanego przez wirusa ospy wietrznej. Zazwyczaj objawia się charakterystyczną wysypką po jednej stronie ciała. Choroba może dawać poważne powikłania, w tym prowadzić do utraty wzroku. Najskuteczniejszą metodą zapobiegania jest szczepienie przeciwko ospie wietrznej.
Źródła
- Kennedy PGE. The Spectrum of Neurological Manifestations of Varicella-Zoster Virus Reactivation. Viruses. 2023 Jul 30;15(8):1663. doi: 10.3390/v15081663. PMID: 37632006; PMCID: PMC10457770. (dostęp: 12.12.2024).
- Pietrzak, Maja K. MD*; Pokorska-Śpiewak, Maria MD, PhD*,†. Shingles in Children. The Pediatric Infectious Disease Journal 43(8):p e275-e277, August 2024. | DOI: 10.1097/INF.0000000000004404 (dostęp: 12.12.2024).
- Saguil A, Kane S, Mercado M, Lauters R. Herpes Zoster and Postherpetic Neuralgia: Prevention and Management. Am Fam Physician. 2017 Nov 15;96(10):656-663. PMID: 29431387. (dostęp: 12.12.2024).
- Patil A, Goldust M, Wollina U. Herpes zoster: A Review of Clinical Manifestations and Management. Viruses. 2022 Jan 19;14(2):192. doi: 10.3390/v14020192. PMID: 35215786; PMCID: PMC8876683. (dostęp: 12.12.2024).