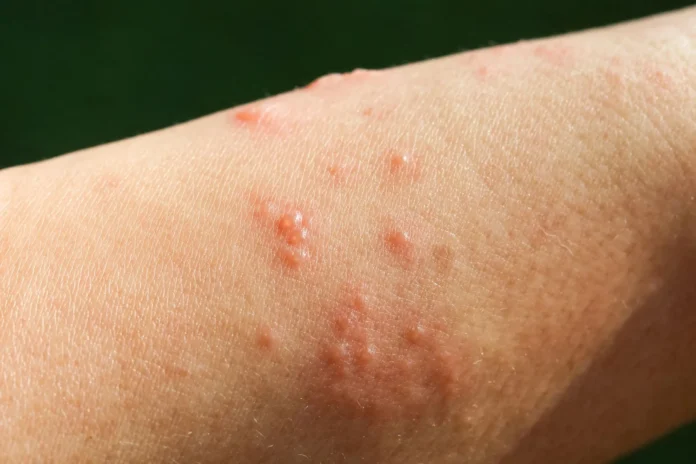
Pęcherzyca to heterogenna grupa schorzeń dermatologicznych, która manifestuje się przede wszystkim obecnością na skórze wiotkich pęcherzy, nadżerek i strupów. Co to jest pęcherzyca i jak się objawia? Na czym polega diagnostyka pęcherzycy i jakie mamy możliwości leczenia tego schorzenia? Dowiedzmy się więcej na ten istotny temat.
Spis treści:
- Pęcherzyca – co to za choroba?
- Jak wygląda pęcherzyca?
- Pęcherzyca – typy choroby
- Jakie są przyczyny pęcherzycy?
- Objawy pęcherzycy
- Diagnostyka pęcherzycy
- Jak wygląda leczenie pęcherzycy?
Pęcherzyca – co to za choroba?
Pęcherzyca to schorzenie dermatologiczne, które zaliczamy do grupy chorób pęcherzowych. Objawy pęcherzycy mogą dotykać nie tylko skóry, ale i błon śluzowych. Schorzenie to nieco częściej występuje u kobiet, a szczyt zapadalności przypada na 50-60 rok życia.
W zaawansowanych przypadkach, na skutek zajęcia dużej powierzchni skóry, może dojść do poważnych zaburzeń elektrolitowych, stanowiących zagrożenie życia, dlatego w przypadku pojawienia się na skórze pacjenta pęcherzy, konieczna jest pilna konsultacja dermatologiczna i ewentualna hospitalizacja.
Jak wygląda pęcherzyca?
Jak sama nazwa wskazuje, pęcherzyca objawia się pojawieniem się na skórze ciała pęcherzy, które dość szybko pękają i pozostawiają po sobie nadżerki, a więc płytkie ranki. W jamie ustnej dominuje obraz nadżerkowy, ponieważ pojawiające się tam pęcherze pękają jeszcze szybciej. Zmiany skórne najczęściej lokalizują się na tułowiu, skórze owłosionej głowy, a także na twarzy. Po nadżerkach pozostają najczęściej przebarwienia, rzadziej blizny.
Pęcherzyca – typy choroby
Pęcherzyca to niejednorodna grupa schorzeń, wyróżniamy bowiem kilka jej typów. Należy w tym miejscu wymienić takie odmiany kliniczne jak:
- pęcherzyca zwykła – najczęstsza odmiana choroby, która stanowi aż 70-80% wszystkich przypadków;
- pęcherzyca liściasta – w obrazie klinicznym dominują nadżerki i złuszczanie, a pęcherze są tak wiotkie, że najczęściej nie są obserwowane;
- pęcherzyca rumieniowata – uważana za odmianę pęcherzycy liściastej. W tym podtypie zmiany skórne lokalizują się najczęściej w okolicach łojotokowych i przypominają toczeń rumieniowaty;
- pęcherzyca paraneoplastyczna – jest to odmiana pęcherzycy, współwystępująca ze schorzeniami onkologicznymi, a szczególnie z chłoniakami i białaczką limfocytową. W tym przypadku dominuje masywne zajęcie błon śluzowych;
- pęcherzyca opryszczkowata – rzadka odmiana, niektórzy autorzy uważają, że jest odmianą pęcherzycy liściastej. Cechuje się obecnością drobnych pęcherzyków, często układających się obrączkowato;
- pęcherzyca IgA – objawia się obecnością wiotkich pęcherzy, ale również krost. Zmiany skórne mają tendencję do zlewania się i przybierania układu obrączkowatego.
Jakie są przyczyny pęcherzycy?
Pęcherzyca to schorzenie o podłożu autoimmunologicznym. Istotą choroby jest pojawienie się w organizmie przeciwciał skierowanych przeciwko desmogleinom, a więc białkom odpowiedzialnym za integrację i połączenia między komórkami naskórka. Na skutek uszkodzenia tych białek dochodzi do rozszczepienia połączeń międzykomórkowych w obrębie naskórka, co prowadzi do pojawienia się pęcherzy. Opisywane zjawisko nazywane jest akantolizą.
Zauważono również, że pewne czynniki mogą indukować pojawienie się objawów pęcherzycy. Mowa tutaj o:
- niektórych lekach, które zawierają grupy tiolowe (-SH) – należy do nich na przykład penicylamina, niektóre leki stosowane w leczeniu nadciśniania tętniczego (kaptopryl), niektóre antybiotyki (na przykład penicyliny, cefalosporyny), a także niesteroidowe leki przeciwzapalne;
- warzywach zawierających grupy tiolowe – cebula, czosnek, por;
- oparzenia, urazy mechaniczne;
- narażenie na promieniowanie ultrafioletowe;
- niektóre infekcje wirusowe.
Czy pęcherzyca jest zaraźliwa?
Pęcherzyca nie jest chorobą zakaźną. Jest to choroba, która ma podłoże genetyczne i autoimmunologiczne. Nie wywołuje jej żaden drobnoustrój (a więc bakteria, wirus, czy grzyb), co sprawia, że nie można zarazić się tym schorzeniem poprzez kontakt ze skórą pacjenta.
Objawy pęcherzycy
Oprócz objawów wymienionych w poprzednich akapitach tego artykułu warto wspomnieć jeszcze o:
- objawie Nikolskiego I – pod wpływem niewielkiego ucisku lub pocierania niezmienionej skóry dochodzi do spełzania na skórka, co wynika z nieprawidłowych połączeń międzykomórkowych,
- objawie Asboe-Hansena (nazywanym również objawem Nikolskiego II) – symptom ten polega na powiększaniu się pęcherza po jego ucisku. Objaw ten wynika z akantolizy obecnej w skórze otaczającej pęcherz.
Należy mieć świadomość, że u części pacjentów zmiany na skórze nie występują, a o chorobie świadczą jedynie objawy na błonach śluzowych. Rozległe zmiany pęcherzowe grożą powikłaniami takimi jak wtórne nadkażenia bakteryjne zmian, a także zaburzenia wodno-elektrolitowe.
>> Przeczytaj: Gronkowiec złocisty a zakażenia skóry – objawy i diagnostyka
Diagnostyka pęcherzycy
Najważniejszym badaniem, które ma celu potwierdzenie rozpoznania jest badanie immunopatologiczne wycinka skóry. Taki wycinek pobiera się ze skóry otaczającej pęcherz, najlepiej w odległości 1 cm od zmiany. Badanie to wykonuje się metodą immunofluorescencji bezpośredniej. Ma ono na celu zidentyfikowanie złogów przeciwciał IgG lub IgA w obrębie przestrzeni międzykomórkowych naskórka.
Badaniem pomocniczym w diagnostyce pęcherzycy jest immunofluorescencja pośrednia, a więc identyfikacja przeciwciał w surowicy pacjenta wraz z określeniem ich miana. W przebiegu diagnozowania tego schorzenia często wykonywane jest również klasyczne badanie histopatologiczne, w którym obserwuje się obecność pęcherzy śródnaskórkowych. Należy zaznaczyć, że samo badanie histopatologiczne nie pozwala na postawienie rozpoznania – konieczne jest wykonanie badania immunopatologicznego.
>> Dowiedz się więcej: Badanie histopatologiczne – co to jest, co wykrywa i kiedy się je przeprowadza?
Jak wygląda leczenie pęcherzycy?
Leczenie pęcherzycy wymaga w większości przypadków zastosowania leczenia ogólnego (doustnego, dożylnego). W terapii tej choroby zastosowanie znajdują:
- glikokortykosteroidy – głównie prednizon i prednizolon w dawce 1-1,5 mg na kilogram masy ciała. Leki te pozwalają na spadek śmiertelności i poprawę ogólnego rokowania;
- leki immunosupresyjne – przede wszystkim azatiopryna w dawce 1-3 mg na kilogram masy ciała. Azatiopryna może być łączona z lekami sterydowymi;
- dożylne immunoglobuliny (IVIG);
- leki biologiczne anty-CD20 – a więc rytuksymab. Jest to lek pierwszego wyboru w leczeniu noworozpoznanej pęcherzycy zwykłej o nasileniu umiarkowanym oraz ciężkim. Lek ten może być łączony ze wspomnianymi już lekami sterydowymi.
Wspomagająco stosuje się również leki zewnętrzne, a więc preparaty odkażające oraz glikokortykosteroidy miejscowe. W przebiegu leczenia monitoruje się poziom przeciwciał pęcherzycowych, co pozwala na ocenę odpowiedzi na terapię.
Podsumowując, pęcherzyca to schorzenie dermatologiczne, które potencjalnie może zagrażać życiu pacjenta. Z tego powodu w przypadku podejrzenia pęcherzycy, pacjent powinien być skierowany na oddział dermatologiczny, gdzie możliwe jest przeprowadzenie diagnostyki oraz włączenie odpowiedniego leczenia.
Bibliografia
- L. Rudnicka i inni, Współczesna Dermatologia, Wydawnictwo PZWL, Warszawa 2022,
- L. Bolognia i inni, Fourth Edition Dermatologia, Medipage, Warszawa 2022,
- P. Kiluk i inni, Pęcherzyca liściasta u pacjentki z wieloletnim wywiadem łuszczycy zwyczajnej, Dermatologia po Dyplomie 2016/01.