Spis treści
- Patofizjologia nadciśnienia tętniczego – pierwotne i wtórne nadciśnienie tętnicze
- Definicja i klasyfikacja nadciśnienia tętniczego
- Jak prawidłowo mierzyć ciśnienie tętnicze?
W roku 2023 Europejskie Towarzystwo Nadciśnienia Tętniczego wydało nowe rekomendacje dotyczące postępowania z chorymi na nadciśnienie tętnicze. Dokument zawiera aktualizację niektórych zasad, zawiera również nowe elementy. Wytyczne ESH (European Society of Hypertension) to dokument bardzo istotny, ponieważ nadciśnienie tętnicze to najczęstsza choroba układu sercowo-naczyniowego na świecie. Wg danych WHO dotyka 1,28 miliarda dorosłych osób. W wieku < 50 lat częściej chorują mężczyźni, natomiast po 65 r.ż. częściej kobiety (obserwuje się silniejszy wzrost NT u kobiet od trzeciej dekady życia, ze szczególnym wzrostem zachorowań po menopauzie).
Poniższy artykuł omawia:
- patofizjologię nadciśnienia tętniczego,
- definicję nadciśnienia tętniczego,
- jak prawidłowo mierzyć nadciśnienie tętnicze.
Patofizjologia nadciśnienia tętniczego – pierwotne i wtórne nadciśnienie tętnicze
Nadciśnienie tętnicze dzieli się na nadciśnienie tętnicze pierwotne (tzw. nadciśnienie samoistne) oraz nadciśnienie tętnicze wtórne.
Nadciśnienie tętnicze wtórne występuje u niewielkiej części pacjentów z nadciśnieniem, jednakże jest częstą przyczyną ciężkiej postaci nadciśnienia oraz postaci opornej na leczenie. Jest one szczególnie częste u pacjentów poniżej 40 r.ż., chociaż niektóre jego postacie (spowodowane chorobami nerek lub miażdżycą) występują częściej w wieku starszym.
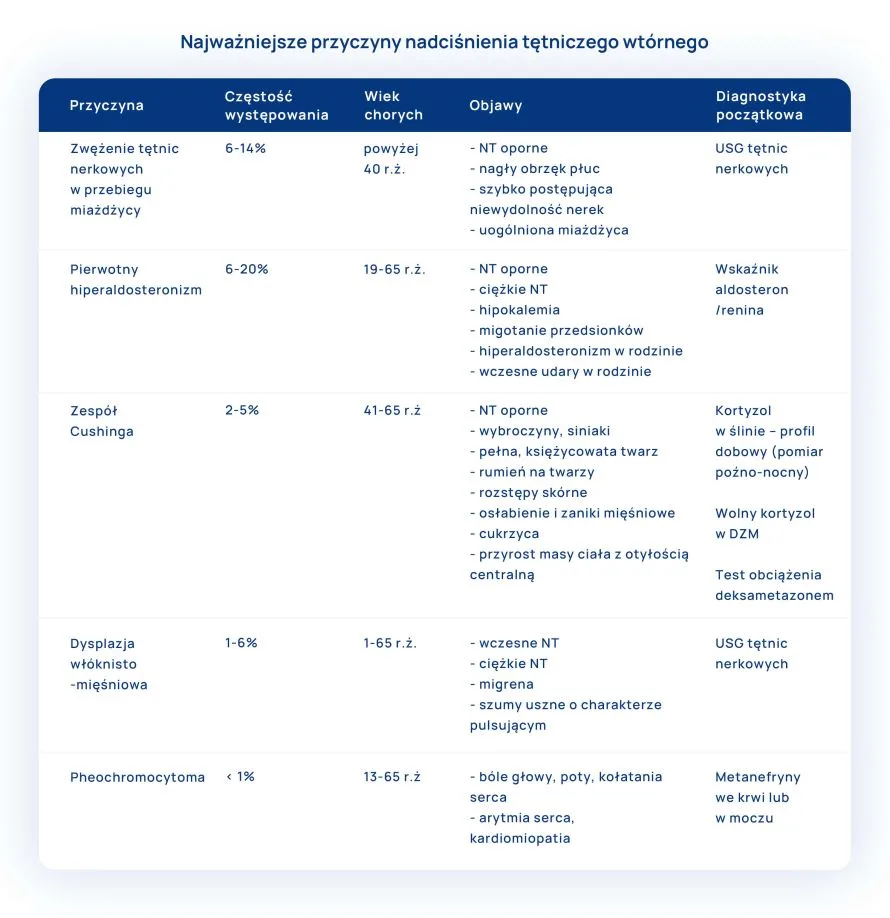
Nadciśnienie tętnicze pierwotne obejmuje pozostałą część populacji z nadciśnieniem, do jego powstania przyczynia się oddziaływanie czynników środowiskowych, predyspozycji genetycznych oraz procesu starzenia się. Ostanie kilka lat przyniosło wiele informacji i dowodów na temat genetycznych uwarunkowań nadciśnienia tętniczego, zidentyfikowano ponad 1 000 czynników genetycznych.
Jeśli chodzi o czynniki środowiskowe, sprzyjające powstawaniu NT, dokument po raz pierwszy uwzględnia nowe, niedocenianie w codziennej praktyce elementy, do których należy hałas oraz zanieczyszczenie środowiska. Oba czynniki mają wpływ na aktywację układu immunologicznego, powstania stanu zapalnego i przyczyniają się do zaburzeń regulacji ciśnienia tętniczego. Obydwa procesy łączy zwiększony stres oksydacyjny i nadmierna produkcja reaktywnych form tlenu – wolnych rodników. Podkreślono również rolę dysbiozy jelitowej i zaburzeń mikrobioty w regulacji ciśnienia tętniczego.
Do czynników zależnych od stylu życia, które mają wpływ na rozwój nadciśnienia tętniczego, należą:
- nadwaga lub otyłość – u dorosłych chorych na NT rekomendacją jest redukcja masy ciała, w celu zmniejszenia ciśnienia tętniczego krwi oraz zmniejszenia ryzyka powikłań sercowo-naczyniowych;
- dieta ograniczająca produkty pochodzenia zwierzęcego (tłuste mięso), pełnotłusty nabiał, cukier, napoje słodzone i słodycze. Preferowane składniki jadłospisu to warzywa, owoce, rośliny strączkowe, orzechy, nasiona, oleje roślinne. Z produktów mięsnych drób i ryby;
- ograniczenie spożycia sodu w diecie do ok. 2 g dziennie, m.in. dzięki ograniczeniu spożycia soli do < 5 g dziennie oraz używania zamienników soli (zamiast NaCl używanie KCl);
- zwiększone spożycie potasu poprzez modyfikację diety (z wyjątkiem osób z przewlekłymi chorobami nerek);
- zaleca się dążenie do 150-300 minut ćwiczeń aerobowych o umiarkowanej intensywności tygodniowo lub 75-150 minut ćwiczeń o wysokiej intensywności;
- ograniczenie spożycia alkoholu – osoby z podwyższonym ciśnieniem tętniczym wypijające trzy i więcej drinków w tygodniu powinny ograniczyć ilość wypijanego alkoholu do abstynencji włącznie. Alkohol nie powinien być rekomendowany w prewencji chorób sercowo-naczyniowych, poprzednie badania wiążące umiarkowane spożycie alkoholu z mniejszym ryzykiem chorób układu krążenia wprowadzały w błąd;
- zaprzestanie palenia;
- redukcja stresu poprzez medytację, jogę, ćwiczenia oddechowe oraz techniki mindfullnes (uważność).

Definicja i klasyfikacja nadciśnienia tętniczego
W nowych wytycznych definicja nadciśnienia tętniczego pozostała niezmieniona, nadal określa się je jako skurczowe ciśnienie tętnicze wynoszące 140 mmHg i/lub rozkurczowe 90 mmHg.
Również klasyfikacja stopni NT pozostaje niezmieniona i obejmuje następujące grupy:

Nowością w dokumencie z roku 2023 jest fakt, iż – pomimo niezmienionej definicji NT – wartości docelowe ciśnienia tętniczego są mocniej zróznicowane w zależności od wieku. U osób młodych i w wieku średnim, od 18 do 65 r.ż, ciśnienie powinno być docelowo obniżane poniżej 130/80 mmHg. U pacjentów od 65 do 79 r.ż. wartością docelową powinna być ciśnienie niższe niż 140/80 mmHg. Natomiast u osób po 80 r.ż dążymy do wartości niższych niż 150/80 mmHg.
Jak prawidłowo mierzyć ciśnienie tętnicze?
Nowe wytyczne po raz pierwszy podkreślają rolę pozagabinetowych pomiarów ciśnienia tętniczego. Wiarygodnie rozpoznanie NT nie może się opierać tylko na oznaczeniach wykonywanych w przychodni lub w gabinecie lekarskim. Ocena ciśnienia powinna być dokonywana w warunkach codziennej aktywności osoby badanej, czyli za pomocą całodobowego jego pomiaru (tzw. holter ciśnieniowy) i/lub pomiarów dokonywanych przez pacjenta samodzielnie w domu. Dzięki temu można uniknąć fałszywie dodatnich rozpoznań, spowodowanych efektem białego fartucha. Poza tym można wykryć nadciśnienie tętnicze ukryte lub oporne.
Duże znaczenie ma prawidłowy pomiar ciśnienia, na co nie zawsze zwraca się uwagę. Ważne są trzy grupy elementów. Pierwsza grupa to warunki, w których pomiar jest przeprowadzany, druga grupa to prawidłowa postawa, trzecia to prawidłowe wykonanie samego pomiaru.
Warunki pomiaru – jak się przygotować do badania?
- Zadbaj o komfort cieplny
- 30 minut przed pomiarem nie pal papierosów, nie pij kawy, nie spożywaj żadnych posiłków, nie zażywaj leków.
- 30 minut przed pomiarem nie wykonuj żadnych ćwiczeń fizycznych.
- 3-5 minut przed pomiarem pozostań w pozycji siedzącej.
- W czasie pomiaru oraz pomiędzy pomiarami nie rozmawiaj.
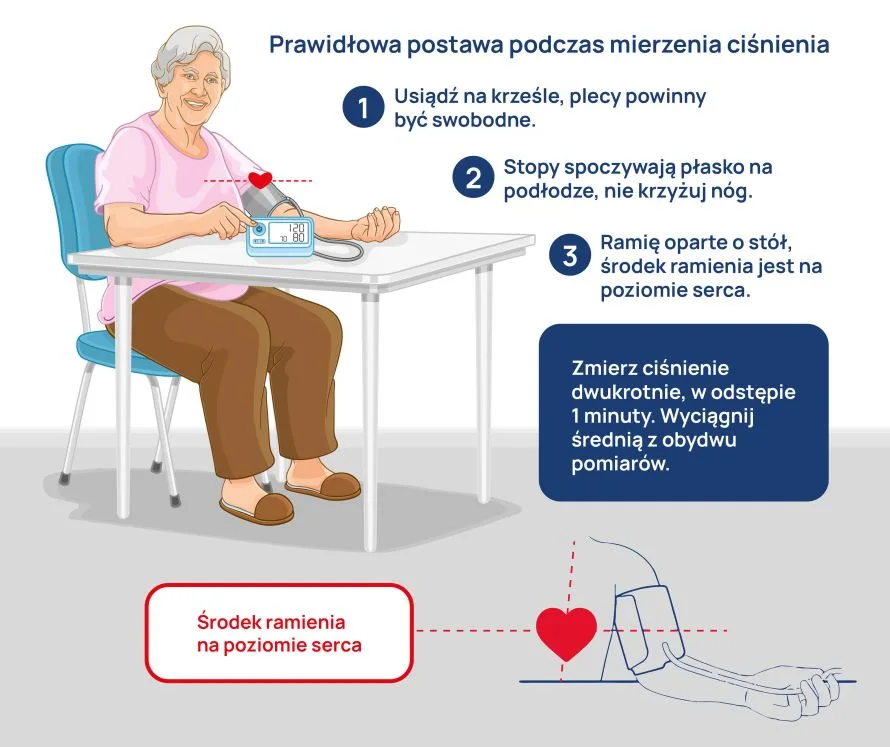
Prawidłowa postawa
- Usiądź na krześle, plecy powinny być swobodne.
- Stopy spoczywają płasko na podłodze, nie krzyżuj nóg.
- Ramię oparte o stół, środek ramienia jest na poziomie serca.
Prawidłowy pomiar ciśnienia
- Pomiar domowy – zmierz ciśnienie dwukrotnie, w odstępie 1 minuty. Wyciągnij średnią z obydwu pomiarów.
- Pomiar w gabinecie lekarza – zmierz ciśnienie trzykrotnie w odstępie 1 minuty. Wynik powinien być średnią z dwóch ostatnich pomiarów.
Trzykrotny pomiar ciśnienia w gabinecie lekarskim podyktowany jest faktem, iż pacjent w takiej sytuacji odczuwa stres i oznaczenie jest obarczone efektem białego fartucha. W warunkach domowych wystarczy ciśnienie zmierzyć dwa razy.
Piśmiennictwo
- 2023 ESH Guidelines for the management of arterial hypertension. The Task Force for the management of arterial hypertension of the European Society of Hypertension; Journal of Hypertension 2023, 41:000–000


