Antybiotyki są lekami stosowanymi w zwalczaniu chorób zakaźnych. Nie każdy jednak zdaje sobie sprawę z tego, że terapia antybiotykami dotyczy wyłącznie chorób wywoływanych przez bakterie. Stosowanie tych leków w infekcjach wirusowych, np. przy zwykłych przeziębieniach, grypie czy COVID-19, jest niekorzystne dla zdrowia pacjenta i prowadzi do narastania oporności bakterii. Dlaczego tak się dzieje? Dowiedz się więcej o antybiotykoterapii.
Spis treści:
- Jak działają antybiotyki? Mechanizm
- Infekcja wirusowa a infekcja bakteryjna – różnice
- Czy antybiotyki działają na wirusy?
- Kiedy zaleca się stosowanie antybiotyków?
- Jak bezpiecznie stosować antybiotyki?
- Podsumowanie
Jak działają antybiotyki? Mechanizm
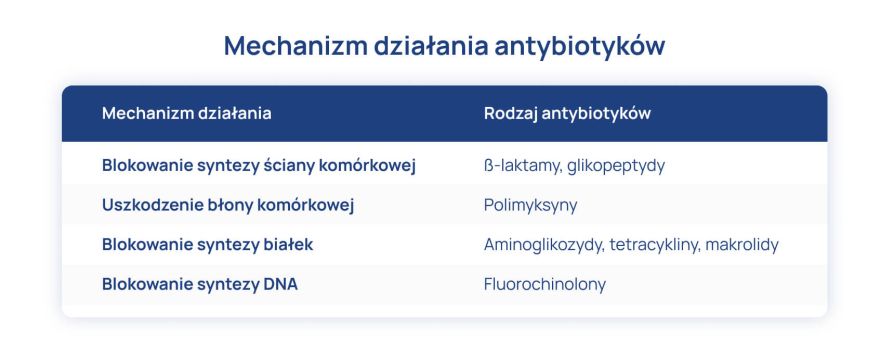
Antybiotyki są lekami przeciwdrobnoustrojowym stosowanymi w zwalczaniu infekcji wywoływanych przez bakterie. Efektem ich działania jest śmierć lub zahamowanie procesów życiowych bakterii (Tabela nr 1).
Dochodzi do tego na skutek blokowania syntezy ściany komórkowej bakterii, uszkodzenia ich błony komórkowej, blokowania syntezy białek lub blokowania syntezy DNA (Tabela nr 2).
Ze względu na zakres działania dzielimy antybiotyki na leki szerokospektralne, czyli takie, które działają na wiele gatunków bakterii oraz wąskospektralne, które są skuteczne wobec ograniczonej grupy bakterii.
Im szersze jest spektrum działania antybiotyków, tym bardziej prawdopodobny jest ich negatywny wpływ na mikrobiotę organizmu, czyli pożyteczne bakterie zasiedlające różne obszary naszego ciała.
>> Przeczytaj też: Antybiotyki – czy nadal są skuteczne?

Infekcja wirusowa a infekcja bakteryjna – różnice
Rozróżnienie infekcji wirusowej i bakteryjnej jest niezwykle istotne dla zastosowania odpowiedniego leczenia. Dzięki właściwej terapii nie tylko zwiększamy prawdopodobieństwo powrotu pacjenta do zdrowia, ale również zapobiegamy skutkom ubocznym działania leków oraz ograniczamy szerzenie się oporności na leki wśród drobnoustrojów.
W zakażeniach wywoływanych przez wirusy (np. przeziębienie, grypa, COVID-19) stosuje się zazwyczaj leczenie objawowe, łagodzące przebieg choroby. W ciężkich przypadkach wybranych infekcji wirusowych podawane są leki przeciwwirusowe.
W zakażeniach bakteryjnych stosowane są antybiotyki, które na wirusy nie działają.
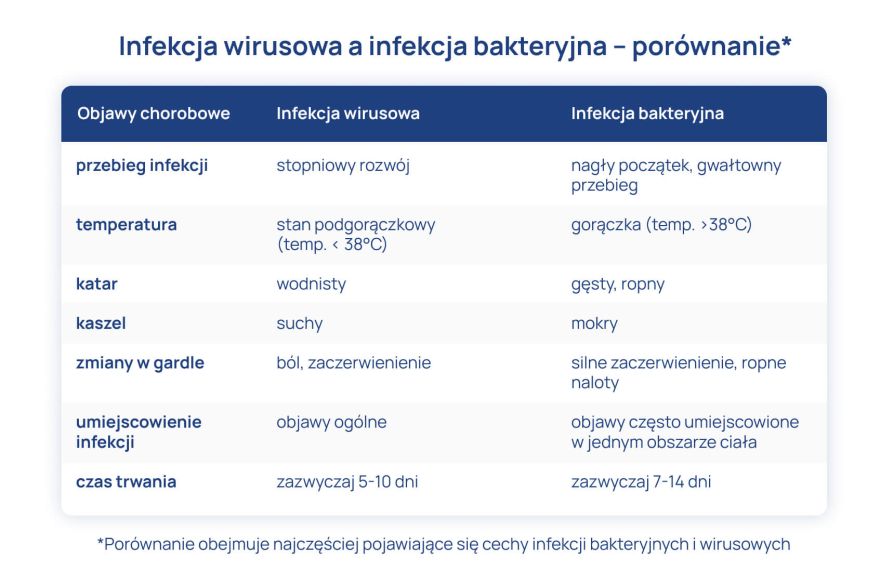
Mimo, że rozróżnienie infekcji wirusowej od bakteryjnej bywa trudne, pewne objawy w przebiegu choroby są bardziej charakterystyczne dla zakażenia wirusami, inne występują częściej przy zakażeniu bakteriami.
Przy infekcji wirusowej objawy pojawiają się zazwyczaj stopniowo, a infekcja bakteryjna ma zwykle nagły początek i gwałtowny przebieg. Zakażenie bakteriami jest często następstwem choroby wirusowej, która przyczyniając się do osłabienia organizmu stworzyła korzystne warunki do namnażania bakterii.
>> Przeczytaj także: Sezonowe zakażenia układu oddechowego
Objawy infekcji wirusowej
- ogólne osłabienie organizmu
- złe samopoczucie
- stan podgorączkowy (temperatura zazwyczaj nie przekracza 38°C) i dreszcze
- uczucie zatkanego nosa
- wodnisty katar
- ból i zaczerwienienie gardła (bez ropnej wydzieliny)
- suchy kaszel
- bóle mięśni i stawów
- objawy są często uogólnione
Objawy infekcji bakteryjnej
- ból i silne zaczerwienienia gardła
- ropne naloty na migdałkach podniebiennych
- gorączka (temperatura zazwyczaj > 38°C)
- mokry kaszel
- gęsty, ropny katar
- powiększenie węzłów chłonnych
- bóle brzucha, wymioty
- senność, utrata apetytu
- objawy mogą być umiejscowione (ograniczone do jednej partii ciała)
Czy antybiotyki działają na wirusy?
Podawanie antybiotyków w infekcjach wirusowych jest bezskuteczne, ponieważ antybiotyki nie działają na wirusy. Antybiotyki są lekami przeciwdrobnoustrojowymi, które powodują śmierć lub zahamowanie procesów życiowych bakterii poprzez wiązanie się ze strukturami obecnymi w ich komórkach.
Wirusy, zależne w pełni od pasożytowania na organizmie żywiciela, pozbawione są struktury komórkowej. Antybiotyki nie znajdują więc w wirusach docelowego miejsca swojego działania.
Zastosowanie antybiotyków w chorobie wirusowej nie tylko nie zwalczy infekcji, ale może prowadzić do zniszczenia własnej flory bakteryjnej, która pełni w organizmie bardzo pożyteczną rolę.
Kiedy zaleca się stosowanie antybiotyków?
Podawanie antybiotyków uzasadnione jest wyłącznie w chorobach wywołanych przez bakterie. O tym, czy należy przyjmować antybiotyk, decyduje lekarz na podstawie wywiadu przeprowadzonego z pacjentem, objawów chorobowych i wyników badań laboratoryjnych. Dobór antybiotyków zależny jest od rodzaju infekcji i wrażliwości drobnoustrojów. Do wykupienia antybiotyku w aptece niezbędna jest recepta wystawiona przez lekarza.
W placówkach POZ (podstawowej opieki zdrowotnej) antybiotyki są najczęściej przepisywane bez wykonywania badań laboratoryjnych (leczenie empiryczne). Lekarz opiera swoją decyzję na objawach klinicznych i danych epidemiologicznych wskazujących na najbardziej prawdopodobny czynnik odpowiedzialny za infekcję. W takich przypadkach niezwykle istotna jest również wiedza na temat aktualnej, najbardziej prawdopodobnej wrażliwości/oporności bakterii.

Raport Naczelnej Izby Kontroli z 2019 r. wykazał niestety, że w lecznictwie otwartym ponad 30% pacjentów poddanych terapii antybiotykowej powróciło do lekarza z powodu braku poprawy stanu zdrowia, a 40% spośród nich dostało receptę na nowy antybiotyk. Lekarze POZ najczęściej przepisywali antybiotyki na ostre zakażenie górnych dróg oddechowych o umiejscowieniu mnogim lub nieokreślonym oraz na ostre zapalenie oskrzeli i ostre zapalenie gardła, a więc choroby, które często wywoływane są przez wirusy.
Dane te wskazują na potrzebę zmian w myśleniu o terapii zakażeń i wykorzystaniu prężnie rozwijającej się dziedziny diagnostyki medycznej. Dodatni wynik badania mikrobiologicznego jest pewnym potwierdzeniem choroby bakteryjnej, a test lekowrażliwości (antybiogram) stanowiący składową większości tego typu badań ułatwia lekarzowi dobór właściwego leku.

Nieracjonalna polityka antybiotykowa prowadzi do szerzenia się oporności bakterii na leki, co stanowi na tyle poważny problem, że zaczynamy mówić o erze postantybiotykowej. Niestety tempo opracowywania nowych leków przeciwdrobnoustrojowych jest znacznie wolniejsze niż nabywanie oporności przez bakterie.
Jak bezpiecznie stosować antybiotyki?
Antybiotyki należy przyjmować zgodnie z zaleceniami lekarza. Każde odstępstwo może wpłynąć na niepowodzenie terapii oraz na nabycie oporności przez bakterie.
Do najważniejszych zasad przyjmowania antybiotyków należą:
- przyjmowanie wyłącznie antybiotyków przepisanych przez lekarza na aktualną infekcję – nie należy stosować preparatów, które pozostały po wcześniejszej kuracji;
- przyjmowanie antybiotyków w równych odstępach czasu w ciągu doby (np. co 6 h, co 12 h, co 24 h itp.), co zapewnia utrzymanie odpowiedniego terapeutycznego stężenia leku w organizmie;
- popijanie leków wodą niegazowaną;
- niespożywanie alkoholu w trakcie kuracji;
- doprowadzenie kuracji do końca – nie należy odstawiać antybiotyku w momencie zaobserwowania pierwszych oznak poprawy zdrowia.
>> Zobacz też: Antybiotyki – do czego prowadzi ich nadużywanie i jak temu przeciwdziałać?
Antybiotyki – podsumowanie
- Antybiotyki są lekami przeciwdrobnoustrojowymi działającymi na bakterie
- Antybiotyki nie są skuteczne wobec wirusów
- Stosowanie antybiotyków w infekcjach wirusowych (np. przy przeziębieniu, grypie, COVID-19) ma niekorzystny wpływ na mikrobiotę organizmu oraz przyczynia się do narastania oporności bakterii na leki
- Badania mikrobiologiczne ułatwiają rozpoznanie przyczyny infekcji oraz dobranie właściwego leczenia
- Przestrzeganie zasad przyjmowania antybiotyków zgodnie z zaleceniami lekarza jest podstawą skutecznej terapii
Piśmiennictwo
- prof. dr hab. med. Danuta Dzierżanowska „Antybiotykoterapia praktyczna” Wydanie V; α-medica Press 2009
- Informacja o wynikach kontroli „Bezpieczeństwo pacjentów przy stosowaniu antybiotykoterapii w szpitalach” NIK KZD.430.001.2019 Nr ewid. 40/2019/P/18/058/KZD


