Alergia kontaktowa (alergiczne kontaktowe zapalenie skóry) to częsta przypadłość dermatologiczna, która może istotnie obniżać jakość życia pacjentów. Jak wygląda alergia kontaktowa i na czym polega jej diagnostyka? Jakie są przyczyny alergii kontaktowej? Przeczytaj poniższy artykuł i dowiedz się więcej na temat alergicznego kontaktowego zapalenia skóry i jego leczenia.
Spis treści:
- Co to jest alergia kontaktowa?
- Jak wygląda alergia kontaktowa?
- Alergia skórna – jakie daje objawy?
- Przyczyny alergii kontaktowej
- Diagnostyka i leczenie alergii kontaktowej
Co to jest alergia kontaktowa?
Alergiczne kontaktowe zapalenie skóry nazywane jest również skórną alergią kontaktową. Jest to stan zapalny skóry, który powstaje pod wpływem ekspozycji skóry na związki chemiczne, typowo o budowie niebiałkowej (hapteny). W mianownictwie dermatologicznym przypadłość tę określa się także mianem kontaktowego wyprysku alergicznego. Wypryskiem nazywa się wszelkie powierzchowne stany zapalne skóry, powstające w odpowiedzi na czynniki pochodzenia zewnętrznego lub też wewnętrznego. Alergia kontaktowa to schorzenie które istotnie częściej pojawia się w populacji osób dorosłych.
>> Warto przeczytać także: Co wygląda na alergię pokarmową, choć nią nie jest?
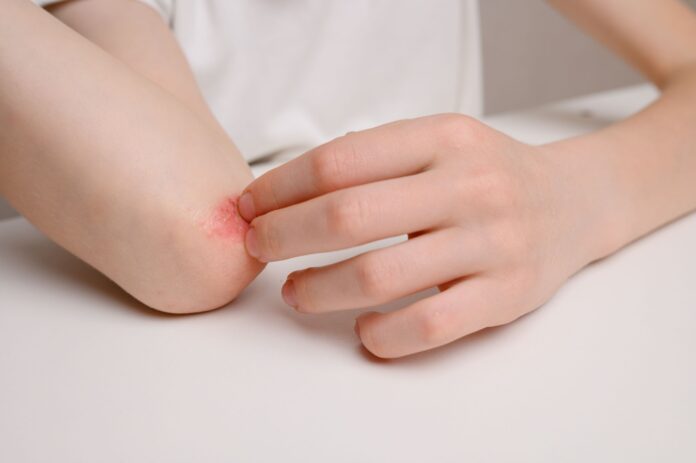
Jak wygląda alergia kontaktowa?
Objawy ostrej alergii kontaktowej to przede wszystkim pojawienie się na skórze grudek rumieniowych oraz pęcherzyków. Niekiedy można zaobserwować również nadżerki i sączenie. W fazie ostrej alergicznego kontaktowego zapalenia skóry zmiany chorobowe są dość dobrze odgraniczone od skóry niezmienionej. W przypadku długo utrzymujących się, przewlekłych zmian obserwuje się natomiast pogrubienie naskórka i wzmożoną widoczność linii skórnych (a więc w języku dermatologicznym – nadmierne poletkowanie). W tej sytuacji rumień jest istotnie mniej widoczny. Pacjenci z alergicznym kontaktowym zapaleniem skóry często zgłaszają silny świąd, a nawet pieczenie skóry.
Alergia skórna – jakie daje objawy?
Warto dodać, że zmiany skórne typowo okazują się w miejscu kontaktu z alergenem, ale nie tylko. Wykwity chorobowe mogą również przybrać bardziej rozsiany i mniej odgraniczony charakter. Przykładem jest tutaj uczulenie na składniki preparatu do mycia ciała – zmiany skórne mogą powodować wówczas niejednolite zmiany na skórze, co związane jest ze spływaniem produktu.
W jakich lokalizacjach najczęściej obserwuje się pojawianie zmian w przebiegu wyprysku kontaktowego? Należy zwrócić uwagę przede wszystkim na takie obszary jak:
- okolice pępka – tutaj mogą pojawić się wykwity w przebiegu alergii na nikiel zawarty w klamrach pasków i guzikach spodni,
- okolice uszu, palców – jeżeli pacjent nosi biżuterię, to w tych miejscach może ujawnić się uczulenie na srebro lub złoto,
- okolice nadgarstka – tu widoczna może być alergia na składniki pasków do zegarków,
- okolice podpiersiową – w tej lokalizacji pacjentka ma kontakt z metalowymi fiszbinami od biustonosza,
- okolice kieszeni od spodni – tutaj będą lokalizować się zmiany skórne w przebiegu alergizacji przez metale, znajdujące się w monetach.
Przyczyny alergii kontaktowej
Przyczyną alergii kontaktowej jest nadwrażliwość typu opóźnionego. Podczas pierwszego kontaktu z danym czynnikiem uczulającym (alergenem) dochodzi do uwrażliwienia na niego (czyli procesu sensytyzacji). Zmiany skórne pojawiają się dopiero przy kolejnej ekspozycji na dany alergen.
Najczęstsze alergeny, które prowadzą do pojawienia się alergicznego kontaktowego zapalenia skóry to:
- metale, w tym:
- nikiel – jest to najczęstszy alergen, który odpowiada za wyprysk kontaktowy, warto zaznaczyć, że nikiel częściej uczula płeć żeńską,
- chrom – ten alergen częściej uczula mężczyzn, a można go znaleźć między innymi w przedmiotach skórzanych oraz w cemencie,
- kobalt – metal ten jest składnikiem wyrobów tytoniowych, uczulenie na kobalt może współistnieć z uczuleniem na chrom i/lub nikiel,
- składniki gumy,
- żywice epoksydowe – są składnikiem między innymi klejów do paznokci,
- parafenylodiamina – jest to składnik czarnych barwników, które znajdują się między innymi w farbach do włosów, czy barwnikach ubrań,
- konserwanty – dodawane powszechnie do leków miejscowych i kosmetyków,
- substancje zapachowe,
- lanolina – a więc wosk, który otrzymywany jest podczas obróbki wełny owczej,
- benzokaina – środek miejscowy o działaniu znieczulającym,
- gentamycyna – substancja będąca antybiotykiem,
- glikokortykosteroidy (na przykład hydrokortyzon stosowany miejscowo, czy budezonid stosowany w postaci wziewnej) – choć mogłoby się wydawać, że preparaty o działaniu przeciwzapalnym nie mogą mieć potencjału alergizującego, to jednak możliwa jest alergia na te substancje, powszechnie stosowane w dermatologii.
>> Przeczytaj także: Alergeny, czyli co najczęściej uczula. Rodzaje i lista alergenów
Diagnostyka i leczenie alergii kontaktowej
W pierwszej kolejności należy przeprowadzić wnikliwy wywiad oraz badanie przedmiotowe. Warto zapytać pacjenta o warunki pracy i potencjalne narażenie na alergeny. W identyfikacji i potwierdzeniu alergicznego kontaktowego zapalenia skóry kluczową rolę odgrywają naskórkowe testy płatkowe. Takie testy zawierają w sobie typowo 36 najczęściej uczulających alergenów. Testy mają postać plastrów, które przykleja się na niezmienioną skórę pleców. Pierwszy odczyt wykonuje się po 48 godzinach od aplikacji, drugi odczyt po 72-96 godzinach.
Ważne jest, by przed wykonaniem tego rodzaju testów nie stosować glikokortykosteroidów ogólnych, ponieważ może to zaburzyć uzyskany wynik (można wówczas spodziewać się wyników fałszywie ujemnych). Jeżeli w miejscu kontaktu z alergenem pojawi się zmiana skórna w postaci rumienia, pęcherzyka, czy grudek – można interpretować taką próbę jako dodatnią. Wynik zależy od nasilenia zmian skórnych, które pojawiły się w miejscu kontaktu skóry z alergenami (możemy uzyskać wynik słabo dodatni, dodatni, ale też wątpliwy).
Jeżeli zmiany skórne nie są charakterystyczne i konieczne jest ich różnicowanie z innymi jednostkami chorobowymi, konieczne może okazać się pobranie wycinka do badania histopatologicznego.

Warto w tym miejscu wspomnieć również o jednostce chorobowej, która może przypominać alergiczny, wyprysk kontaktowy. Mowa tutaj o wyprysku kontaktowym z podrażnienia. W tym przypadku istotą dolegliwości jest uszkodzenie bariery naskórkowej przez czynniki zewnętrzne (na przykład detergenty), co prowadzi do aktywacji keratynocytów i pojawienia się zmian skórnych. W przypadku wyprysku z podrażnienia wyniki naskórkowych testów płatkowych będą ujemne, ponieważ przyczyną schorzenia nie jest mechanizm alergiczny.
Niekiedy, w przypadku ujemnych wyników testów płatkowych, lekarz alergolog może zdecydować się na zlecenie oznaczenia swoistych IgE. Jest to badanie wykonywane z próbki krwi żylnej. Oznaczenie swoistych IgE jest elementem diagnostyki m. in. alergii wziewnych i pokarmowych.
>> Dowiedz się więcej: Alergia IgE-zależna, czyli jaka?
W celu diagnostyki tego rodzaju alergii można wykonać specjalne pakiety badań – między innymi pakiet pokarmowy, jak i wziewny. Tego rodzaju badania pozwalają wykluczyć lub potwierdzić alergie na wiele alergenów, w tym np. roztocze kurzu domowego, konkretne pokarmy, pyłki traw. Dostępne są również rozbudowane pakiety, które pozwalają na oznaczenie kilkuset rodzajów swoistych przeciwciał IgE (m.in. panel ALEX).

W terapii alergicznego kontaktowego zapalenia skóry najważniejszą rolę będzie odgrywać unikanie narażenia na uczulające alergeny, które zostały potwierdzone w trakcie wykonywania naskórkowych testów płatkowych. Niestety, unikanie niektórych z nich może być bardzo trudne. Przykładem jest tutaj nikiel, który znajduje się nie tylko w metalowych przedmiotach, ale również w wielu pokarmach, w tym w konserwach, kawie, czy też czerwonym winie. Z tego powodu pacjenci uczuleni na nikiel powinni dostać szczegółowe wytyczne dotyczące tak zwanej diety niklowej.
>> To warto przeczytać: Znajdź swój alergen – diagnostyka alergii w laboratorium
W celu leczenia zmian skórnych powszechnie stosuje się miejscowe glikokortykosteroidy i inhibitory kalcyneuryny (pimekrolimus, takrolimus). Przy dużych zaostrzeniach konieczne może być ogólne zastosowanie glikokortykosteroidów (doustnie, domięśniowo).
Alergiczny wyprysk kontaktowy to schorzenie, które często bywa związane z narażeniem zawodowym na alergeny. Kluczową rolę w diagnostyce odgrywają naskórkowe testy płatkowe, które pozwalają na identyfikację uczulającego czynnika. Podstawą leczenia tej jednostki chorobowej jest unikanie uczulającego alergenu.
Bibliografia
- L. Rudnicka i inni, Współczesna Dermatologia, PZWL, Warszawa 2022,
- L. Bolognia i inni, Fourth Edition Dermatologia, Medipage, Warszawa 2022.
- J. Narbutt, Choroby alergiczne w praktyce lekarza rodzinnego, Edra Urban & Partner, Wrocław 2021.